Кистозная мастопатия
Что такое Кистозная мастопатия -
Кистозная мастопатия — это заболевание, характеризующееся дисбалансом гормонов в организме женщины и сопровождающееся избыточным разрастанием тканей с образованием кист. Заболевание встречается у женщин в возрасте от 30 до 50 лет.
Что провоцирует / Причины Кистозной мастопатии:
Среди причин кистозной мастопатии называют несколько провоцирующих факторов. Прежде всего, это наследственная предрасположенность, экологические факторы, неправильное питание. Эти факторы и многие другие отражаются на гормонах, которые в определенном количестве есть в женском организме.
Типичные причины кистозной мастопатии молочной железы:
Отсутствие половых связей (женщины, которые не имеют регулярных интимных отношений, не получают удовлетворения при половом акте, имеющие психологическое неприятие сексуальных отношений)
Расстройства детородной функции (заболевание типично для женщин, которые не могут зачать ребенка, для тех, у кого были несколько абортом, для имеющих нарушения менструального цикла; также в группе риска женщины, которые не кормили новорожденного грудью, или период вскармливания был коротким)
Нарушения обмена веществ (диабет, наличие лишнего веса, диагноз гипертиреоза)
Психологический дискомфорт (постоянные стрессовые состояния, конфликты дома или на работе)
Наследственная предрасположенность (мать или ближайшие родственники имеют диагноз мастопатии)
Длительно протекающие заболевания половой системы (кисты придатков, эндометрит, сальпингоофорит)
(+38 044) 206-20-00
![]()
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни . Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача , чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации , возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой . Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе . Также зарегистрируйтесь на медицинском портале Euro lab , чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни эндокринной системы, расстройства питания и нарушения обмена веществ:
| Аддисонический криз (острая недостаточность коры надпочечников) |
| Аденома молочной железы |
| Адипозогенитальная дистрофия (болезнь Перхкранца - Бабинского - Фрелиха) |
| Адреногенитальный синдром |
| Акромегалия |
| Алиментарный маразм (алиментарная дистрофия) |
| Алкалоз |
| Алкаптонурия |
| Амилоидоз (амилоидная дистрофия) |
| Амилоидоз желудка |
| Амилоидоз кишечника |
| Амилоидоз островков поджелудочной железы |
| Амилоидоз печени |
| Амилоидоз пищевода |
| Ацидоз |
| Белково-энергетическая недостаточность |
| Болезнь I-клеток (муколипидоз типа II) |
| Болезнь Вильсона-Коновалова (гепатоцеребральная дистрофия) |
| Болезнь Гоше (глюкоцереброзидный липидоз, глюкоцереброзидоз) |
| Болезнь Иценко-Кушинга |
| Болезнь Краббе (глобоидно-клеточная лейкодистрофия) |
| Болезнь Нимана - Пика (сфингомиелиноз) |
| Болезнь Фабри |
| Ганглиозидоз GM1 тип I |
| Ганглиозидоз GM1 тип II |
| Ганглиозидоз GM1 тип III |
| Ганглиозидоз GM2 |
| Ганглиозидоз GM2 тип I (амавротическая идиотия Тея - Сакса, болезнь Тея - Сакса) |
| Ганглиозидоз GM2 тип II (болезнь Сандхоффа, амавротическая идиотия Сандхоффа) |
| Ганглиозидоз GM2 ювенильный |
| Гигантизм |
| Гиперальдостеронизм |
| Гиперальдостеронизм вторичный |
| Гиперальдостеронизм первичный (синдром Конна) |
| Гипервитаминоз D |
| Гипервитаминоз А |
| Гипервитаминоз Е |
| Гиперволемия |
| Гипергликемическая (диабетическая) кома |
| Гиперкалиемия |
| Гиперкальциемия |
| Гиперлипопротеинемия I типа |
| Гиперлипопротеинемия II типа |
| Гиперлипопротеинемия III типа |
| Гиперлипопротеинемия IV типа |
| Гиперлипопротеинемия V типа |
| Гиперосмолярная кома |
| Гиперпаратиреоз вторичный |
| Гиперпаратиреоз первичный |
| Гиперплазия тимуса (вилочковой железы) |
| Гиперпролактинемия |
| Гиперфункция яичек |
| Гиперхолестеринемия |
| Гиповолемия |
| Гипогликемическая кома |
| Гипогонадизм |
| Гипогонадизм гиперпролактинемический |
| Гипогонадизм изолированный (идиопатический) |
| Гипогонадизм первичный врожденный (анорхизм) |
| Гипогонадизм первичный приобретенный |
| Гипокалиемия |
| Гипопаратиреоз |
| Гипопитуитаризм |
| Гипотиреоз |
| Гликогеноз 0 типа (агликогеноз) |
| Гликогеноз I типа (болезнь Гирке) |
| Гликогеноз II типа (болезнь Помпе) |
| Гликогеноз III типа (болезнь Кори, болезнь Форбса, лимитдекстриноз) |
| Гликогеноз IV типа (болезнь Андерсена, амилопектиноз, диффузный гликогеноз с циррозом печени) |
| Гликогеноз IX типа (болезнь Хага) |
| Гликогеноз V типа (болезнь Мак-Ардла, миофосфорилазная недостаточность) |
| Гликогеноз VI типа (болезнь Герса, гепатофосфорилазная недостаточность) |
| Гликогеноз VII типа (болезнь Таруи, миофосфофруктокиназная недостаточность) |
| Гликогеноз VIII типа (болезнь Томсона) |
| Гликогеноз XI типа |
| Гликогеноз Х типа |
| Дефицит (недостаточность) ванадия |
| Дефицит (недостаточность) магния |
| Дефицит (недостаточность) марганца |
| Дефицит (недостаточность) меди |
| Дефицит (недостаточность) молибдена |
| Дефицит (недостаточность) хрома |
| Дефицит железа |
| Дефицит кальция (алиментарная недостаточность кальция) |
| Дефицит цинка (алиментарная недостаточность цинка) |
| Диабетическая кетоацидотическая кома |
| Дисфункция яичников |
| Диффузный (эндемический) зоб |
| Задержка полового созревания |
| Избыток эстрогенов |
| Инволюция молочных желез |
| Карликовость (низкорослость) |
| Квашиоркор |
| Ксантинурия |
| Лактацидемическая кома |
| Лейциноз (болезнь кленового сиропа) |
| Липидозы |
| Липогранулематоз Фарбера |
| Липодистрофия (жировая дистрофия) |
| Липодистрофия врожденная генерализованная (синдром Сейпа-Лоуренса) |
| Липодистрофия гипермускулярная |
Не один десяток патологий, знакомых пациентам под незамысловатыми названиями, в медицинской среде именуются по-другому. Результатом ненароком подслушанного разговора доктора с коллегой или изучения собственной амбулаторной карты нередко становится страх, паника. Болезни с незнакомыми названиями непременно кажутся мучительными и неизлечимыми. К таким диагнозам относится болезнь Реклю, заслышав который, женщины теряются от испуга.
Не стоит расстраиваться: на самом деле это заболевание знакомо женщинам. Именем французского хирурга названа одна из разновидностей мастопатий. По статистике, от диспластических процессов в молочной железе страдает от 60% до 90% женщин детородного возраста.
Таинственная болезнь Реклю
Кистозная мастопатия молочных желез, аденоз молочной железы, дисгормональная дисплазия молочной железы, болезнь Реклю – синонимы, дающие название одному и тому же патологическому процессу, происходящему в тканях молочной железы. Суть процесса заключается в чрезмерном росте преимущественно железистого компонента молочных желез, что приводит к формированию кист. Киста представляет собой тонкостенное полостное образование, заполненное жидкостью. Гиперплазия долек молочной железы сопровождается также увеличением количества паренхиматозного, то есть фиброзного (соединительнотканного), компонента. Соотношение железистой ткани и паренхимы часто позволяет отдифференцировать кистозную мастопатию от фиброзной, однако не так редки случаи, когда кистозная мастопатия может переходить со временем в смешанную форму.

Процесс носит доброкачественный характер и меньше склонен к малигнизации (озлокачествлению), нежели разновидность болезни с преобладанием соединительной ткани. Но, несмотря на это, аденоз способен принести женщине такие же страдания, как фиброз.
Болезнью Реклю именуют диффузное кистозное поражение молочных желез, то есть распространение патологического процесса на всю ткань груди. Существуют и локализованные формы кистозной мастопатии, когда поражение ограничивается одной кистой или небольшим участком, где формируется сразу несколько кистозных элементов.
Что приводит к формированию кист в молочной железе?
Непосредственной причиной кистозной мастопатии является нарушение гормональных взаимоотношений в организме. А чтобы разобраться с факторами, приводящими к гормональному дисбалансу, нужно точно знать, какие гормоны регулируют рост и функциональную деятельность женской груди.
Пока у девочки не установился менструальный цикл, за развитие груди отвечают эстрогены. С наступлением месячных за рост груди отвечает также прогестерон. Под влиянием эстрогенов растет и развивается соединительная ткань, а вместе с ней и млечные протоки. Рост железистого компонента зависит от прогестерона. При беременности и вскармливании малыша к регуляторным гормонам присоединяется пролактин, под воздействием которого лактоциты вырабатывают секрет. Так появляется грудное молоко. Пролактин стимулирует увеличение количества рецепторов, чувствительных к эстрогенам.

Кроме половых, на состояние груди влияют и другие гормоны:
- соматотропин;
- инсулин;
- тиреоидные гормоны.
Факторы риска
Основным механизмом возникновения дисбаланса между перечисленными гормонами является дисфункция регуляторных органов: яичников, надпочечников, гипофиза, а также наличие гормонпродуцирующих опухолей. Факторы, влияющие на дисбаланс указанных гормонов, косвенно оказывают влияние и на развитие кистозной мастопатии. К ним относятся:
- Преждевременное половое созревание. Риск развития мастопатии повышается, если половое созревание началось у девочки раньше 12 лет.
- Отсутствие беременностей или ранний отказ от грудного вскармливания. Лактация оказывает благотворное влияние на состояние грудных желез, и мелкие кисты могут исчезать в процессе перестройки структуры груди при беременности. Отсутствие таковых, напротив, повышает риск патологии.
- Аборты. Беременность запускает в организме женщины каскад изменений, которые затрагивают все без исключения системы. Прерывание беременности сравнимо с использованием стоп-крана в движущемся поезде. Начавшаяся подготовка к лактации резко останавливается, чем большее количество абортов перенесла женщина, тем вероятнее, что мастопатия не заставит себя ждать.
- Травмы груди, включая постоянное ношение неудобного белья. Нарушения кровообращения еще не приносило пользы ни одному органу.
- Ожирение. Жировая ткань является «банком» эстрогенов, вследствие чего риск развития болезни повышается пропорционально с лишним весом.
- Предшествующие воспалительные процессы в молочных железах.
- Гормонозависимые заболевания половой системы, включая нарушения цикла и миоматозные процессы.
- Возраст. Чем старше женщина, особенно нерожавшая, тем выше шанс развития патологии груди. Отправной точкой риска считаются 35 лет, однако достоверной связи между возрастом и наличием патологии нет: мастопатией болеют и девочки-подростки. Возраст скорее является собирательным понятием: чем старше женщина, тем большему количеству факторов риска она подвергается долгое время.
- Генетическая предрасположенность: за здоровьем особенно тщательно нужно следить женщинам, в роду которых были случаи патологии молочных желез.
- Патология основного обмена (нарушение деятельности щитовидной железы).
- Патология печени.
- Стрессы, особенно хронические, оказывающие значительное влияние на эндокринную систему. Сюда же можно отнести нерегулярное питание, нарушение сна, неудовлетворенность в интимном отношении.
Симптомы заболевания
Коварство болезни заключается в том, что она имеет сходные симптомы с привычным для женщин предменструальным синдромом. Заподозрить неладное удается только при продлении симптомов на другую фазу менструального цикла, когда ПМС нет, а то и вовсе при постоянном наличии симптомов. Чем же характеризуется такое заболевание?
Масталгия
Этим непонятным словом называют боль в груди, и сначала масталгии возникают только в последней фазе цикла, предшествующей менструации. Вписываясь в рамки нашего представления о ПМС, боль может носить ноющий характер или быть острой, делая невыносимыми даже малейшие касания белья. В начале болезни масталгии появляются за 3-7 дней до начала менструаций и проходят уже в первые дни нового цикла. Однако по мере прогрессирования заболевания боль не исчезает после месячных или появляется с середины цикла. При выраженном кистозном перерождении масталгии сопровождают пациентку постоянно, а интенсивность болей колеблется в зависимости от фаз цикла.
Увеличение молочных желез
Как и при предменструальном синдроме, грудь нагрубает, или «наливается», как говорят сами пациентки. Равномерное увеличение железы в объеме перед наступлением менструаций часто сопровождает болезнь Реклю; если же кистозный процесс ограничен небольшим участком, железа может увеличиваться несколько неравномерно. Увеличение груди в объеме обусловлено отеком, который, вызывая застой крови в сосудах и сдавливая нервные окончания, провоцирует болезненность.

Выделения из протоков железы
Данный симптом не является обязательным, однако нередко сопровождает мастопатию. Цвет отделяемого и его количество варьируется индивидуально. Признаком, призванным насторожить пациентку, считается наличие окрашенных темным выделений: бурых, коричневых, красных. Этот симптом говорит о злокачественном характере процесса. Гнойные выделения свидетельствуют об инфекционном процессе. И первый, и второй случай требуют немедленного обращения к врачу.
Увеличение лимфоузлов
Лимфаденопатия также не относится к характерным признакам мастопатии. И все же наличие небольших округлых эластичных образований, которые прощупываются в подмышечной или окологрудинной области, требует незамедлительного визита к маммологу.
Кроме основных признаков, диагностика мастопатии дополняется симптомокомплексом, вызванным гормональным дисбалансом и постоянной болью в груди: психоэмоциальная лабильность, плаксивость, раздражительность, отечность ног.
Как заподозрить мастопатию дома?
Первичным этапом диагностики всегда должно быть пристальное внимание женщины к собственному здоровью. Регулярные медицинские осмотры непременно должны включать осмотр у маммолога. Однако нередко такие визиты к специалисту не имеют результата. Дело не в сомнительной компетенции врача, а в том, что для правильной диагностики нужно проводить исследование в первой фазе менструального цикла.

Профилактические осмотры от предприятий и организаций не могут учитывать особенности всех своих сотрудниц, а потому «правильная» фаза редко приходится на дату медосмотра. И если проблема гипердиагностики мастопатии не так страшна, то пропустить патологию там, где она есть, в разы хуже.
Поэтому для посещения врача необходимо выбирать 6-10-й день цикла (первым днем нового цикла считается день начала менструаций). В эти же дни нужно проводить самообследования дома. Идеальным считается седьмой день.
Отыщите 10 минут в месяц для себя: уединитесь в теплом помещении, разденьтесь до пояса. Встаньте напротив зеркала и осмотрите молочные железы сначала при опущенных руках, затем – поставив руки на пояс, заложив руки за голову. Оцените симметричность грудей. Начните исследование в вертикальном положении, затем повторите его лежа на спине.
Заведите левую руку за голову и начните исследование левой груди правой рукой, двигаясь по часовой стрелке. Уменьшайте радиус исследуемого круга, пока не дойдете до соска. Прижимайте железу к грудной клетке так, чтобы почувствовать структуру ткани под пальцами. Сожмите пальцами соски, чтобы проверить наличие выделений. Повторите процедуру с правой грудью. Исследуйте подмышечную область на наличие лимфоузлов. Повторение этих нехитрых манипуляций позволит вам следить за состоянием молочных желез дома, но все же самоосмотр не освобождает вас от регулярного посещения маммолога.
Диагностика у врача
Самообследование или обнаружение патологии молочных желез у врача требует дополнительной диагностики. Какие исследования потребуются при подозрении на кистозную мастопатию?
- Ультразвуковое исследование грудной железы. Для проведения этого исследования нет возрастных ограничений, и все же чаще УЗИ применяют у пациенток младше 35 лет. Ультразвук позволяет с большей точностью исследовать волокнистые структуры органа. Исследование безвредно и безболезненно. Обладает высокой разрешающей способностью. Наличие травмы или воспаления груди не является противопоказанием к проведению УЗИ. К недостаткам метода относится визуализация ограниченного участка органа, а также низкая ценность исследования при жировом перерождении железы.
- Маммография. Представляет собой рентгенологическое исследование органа в двух проекциях. Проводится в первой фазе цикла. Имеет возрастные ограничения: пациенткам младше 40 лет проводится по строгим показаниям (риск онкологического заболевания). Прямая и боковая проекция в сочетании с высокой информативностью (до 97%) позволяет обнаружить даже не пальпируемые образования.
- Биопсия участка молочной железы. Пункция (прокол) подозрительного участка проводится тонкой иглой под контролем УЗИ. Содержимое кисты отсасывается через эту иглу и подвергается гистологическому исследованию. Запустевшая полость кисты склеивается, таким образом, процедура имеет как диагностическое, так и лечебное назначение.
- По показаниям пациентке могут назначить исследование протоков железы, именуемое дуктографией; исследование полостного образования в тканях органа – пневмоцистографию; цифровую или лазерную маммографию, МРТ (магнитно-резонансную томографию).

Диета при мастопатии
Важным компонентом лечения при мастопатии является питание. Диета направлена на снижение лишнего веса и устранение дисбаланса гормонов.
Основной принцип питания – это отказ от избыточного употребления продуктов, богатых насыщенными животными жирами. Пищу рекомендуется подвергать паровой обработке.
Что желательно употреблять:
- нежирное мясо птицы;
- морепродукты и пресноводная рыба;
- хлеб из муки грубого помола;
- растительные масла;
- нежирные молочные продукты;
- фрукты и овощи;
- злаковые;
- компоты, морсы, соки, зеленый чай.
Что нежелательно употреблять:
- жирное мясо, сало;
- жирные молочные продукты;
- копчености и пряности;
- сладости, включая шоколад и газированные напитки;
- мучное (сдоба и макароны);
- кофе, спиртные напитки, крепкий черный чай.

Лечение кистозной мастопатии
Медикаментозное лечение включает в себя назначение следующих групп препаратов:
- Прогестины, они же гестагены. Это гормональные препараты, применяемые как внутрь, так и местно (мази или гели). Прогестины нормализуют уровень эстрогенов и прогестерона. Такая терапия подразумевает длительное (не менее 3-4 месяцев) лечение для достижения должного эффекта.
- КОКи. Комбинированные оральные контрацептивы, как и любые гормональные препараты, требуют тщательного изучения гормонального профиля. Чаще подобное лечение применяют у пациенток до 35 лет.
- Андрогены, напротив, назначают пациенткам старше 40-45 лет. Эти гормоны ингибируют выработку женских половых гормонов.
- Ингибиторы выработки эстрогенов или пролактина.
- Болеутоляющие препараты. Лекарства из группы НПВС, обладающие болеутоляющим, противовоспалительным и жаропонижающим эффектом, назначаются с большой осторожностью, поскольку оказывают негативное воздействие на слизистую оболочку желудка.
- Диуретические средства. Способствуют снижению отека – нагрубанию молочных желез.
- Седативные средства. Снимают общую лабильность настроения, улучшают сон и стрессоустойчивость.
- Витамины. Витаминотерапия снижает уровень эстрогенов, пролактина и повышает прогестерон. Такими эффектами обладает витамин А, РР, В 6 , Е.
- Препараты йода.
- Гомеопатические средства.
Хирургическое лечение заключается в иссечении участка кистозного перерождения.
Фитотерапия при мастопатии
В комплексе лечебных мероприятий при кистозной мастопатии применяется фитотерапия. Народная медицина предлагает такие варианты компрессов при кистозной мастопатии:
- Капустные (используют целые листы овоща или измельчают их до состояния кашицы, смешивая с медом – 3:1).
- Морковно-тыквенные.
- Из плодов рябины.
- Из отвара дубовой коры.
Существуют и травяные сборы.
- Мята, зверобой, шиповник, пустырник, боярышник, череда, подорожник и валериана. Смешать равными частями, измельчить. Залить половиной литра крутого кипятка 2 столовые ложки сбора. Настаивать 2 часа. Принимать по 1 стакану в день. Суточную дозу разделить на три части. Выпивать за 30 минут до еды. Курс – 2 месяца, перерыв – 14 дней. Рекомендуют проводить 3-4 курса.
- Чистотел – 4 части; одуванчик, тысячелистник – 3 части; крапива, хвоя сосны, лист эвкалипта – 2 части; чабрец, березовые листья, пустырник, корень валерианы – 1 часть. 1 ч. л. на стакан кипятка, настаивать 30 минут. Пить между приемами пищи в равных частях. Курс – 2 месяца.
Помните, что травяные сборы, настои и компрессы лишь дополняют, а не заменяют полноценную терапию. При возникновении симптомов мастопатии обращайтесь к маммологу. Берегите здоровье!
Нередкое и опасное заболевание женщин – злокачественная опухоль. Ее профилактика осуществляется в двух направлениях:
- ранняя диагностика злокачественного образования;
- выявление и лечение предраковых заболеваний.
Самые частые предопухолевые болезни молочных желез – это ее дисплазии, в частности, мастопатия. В современной литературе можно встретить другой термин – «фиброзно-кистозная болезнь».
Почему возникает заболевание
Фиброзно-кистозная мастопатия – что это такое? Это совокупность процессов пролиферации (размножения, распространения) и регресса различных тканей железы. При этом меняется баланс между эпителием, образующим протоки и дольки, и соединительной тканью, образующей стенки долек и формирующими прослойки, перегородки, поддерживающие форму железы.
В результате формируются фиброзные, кистозные, пролиферативные формы. Фиброзные характеризуются избыточным образованием тяжей соединительной ткани, кистозные – формированием полостей (кист) в ткани железы. Часто все эти процессы сосуществуют.
Пролиферация – способность клеток к размножению. Мастопатия с низкой пролиферативной способностью редко трансформируется в злокачественное новообразование, примерно у 9 больных из 1000. Если тенденция к пролиферации выражена умеренно, риск малигнизации увеличивается до 2%. Самая опасная в этом отношении форма – мастопатия с резко выраженной пролиферацией, она перерождается в рак у трети пациенток.
При микроскопическом анализе материала железы установлено, что рак сочетается с мастопатией в половине случаев.
Причина мастопатии – нарушение равновесия гормональных регуляторов в организме женщины. Молочная железа развивается и функционирует под влиянием комплекса гормонов, к которым относятся:
- рилизинг-факторы, выделяемые гипоталамусом и активирующие гипофиз;
- гонадотропные гормоны, вырабатываемые гипофизом и влияющие на половые и молочные железы (фолликулостимулирующий и лютеинизирующий);
- пролактин (особенно активен во время грудного вскармливания);
- хорионический гонадотропин (влияет на молочные железы во время беременности);
- тиреотропный гормон, выделяемый гипофизом;
- андрогены, эстрогены, прогестерон;
- глюкокортикостероиды;
- инсулин.
При отклонениях какого-либо из перечисленных факторов от нормы создаются условия для развития фиброзно-кистозной и других форм мастопатии. Такие отклонения могут иметь самые разнообразные причины, от генетических мутаций до лекарственного влияния. Таким образом, мастопатия может развиться под действием самых разных воздействий, вызывающих гормональный дисбаланс в организме. Однако преобладающим нарушением, способным вызвать развитие заболевания, является изменение соотношения эстрогенов и прогестерона.
Из всех видов эстрогенов на молочную железу сильнее всего влияет эстрадиол. Его содержание в тканях органа в несколько раз выше, чем в крови. Эффекты эстрадиола:
- стимулирует размножение и созревание клеток эпителия, выстилающих протоки;
- вызывает формирование самих долек;
- развивает сосудистую сеть в тканях железы, усиливая из кровенаполнение;
- увеличивает содержание воды в соединительной ткани.
- тормозит деление эпителиальных клеток;
- снижает проницаемость мелких сосудов – капилляров, препятствуя отеку соединительной ткани.
Недостаток прогестерона сопровождается отеком и увеличением в размере соединительной ткани в дольках. Увеличение содержания эстрадиола вызывает усиление деления эпителиоцитов, что приводит к образованию кист.
Дополнительным патогенетическим механизмом служит гиперпролактинемия. Она вызывает нагрубание желез во второй фазе цикла.
Главные причины гормонального дисбаланса:
- стрессы, неудовлетворенность семейной жизнью, конфликты на работе и в быту;
- репродуктивные факторы – количество беременностей, родов, выкидышей, длительность лактации и другие;
- воспалительные заболевания органов женской репродуктивной системы;
- нарушение работы эндокринных желез, например, щитовидной;
- патология печени и желчного пузыря;
- наследственная предрасположенность.
Клиническая картина
Болезнь может протекать в следующих формах:
- диффузная;
- диффузно-узловая;
- фиброзно-кистозная;
- узловая.
Они могут быть стадиями процесса, сменяя одна другую.
Диффузная фиброзно-кистозная мастопатия преимущественно поражает подростков и молодых женщин. Она сопровождается незначительными клиническими проявлениями. Чаще всего пациентки жалуются на небольшую боль в верхнем наружном квадранте железы.
В среднем возрасте преобладают мелкие кистозные полости с преобладанием железистых структур. Признаки болезни характеризуются сильной болезненностью, усиливающейся во второй половине цикла, увеличением железы в это время.
Узловая фиброзно-кистозная мастопатия и крупные одиночные кисты чаще наблюдаются у женщин среднего и старшего возраста.

Диагностика патологии
Диагностика фиброзно-кистозной мастопатии основана на осмотре, тщательной пальпации желез, данных дополнительных методов. Проводится ультразвуковое исследование (УЗИ) желез или . При обнаружении уплотнений или кистозных образований назначается пункция кисты или узла с последующим гистологическим анализом полученного содержимого. Особенно внимательно его изучают, чтобы исключить рак железы.
Пальпация молочных желез наиболее информативна после завершения менструации. Исследование во второй фазе цикла может быть малоинформативным из-за физиологических изменений молочных желез.
Вначале проводится сбор жалоб, уточняются анамнез и симптомы фиброзно-кистозной мастопатии.
Пациентка должна раздеться сверху до пояса и повернуться к лампе. Маммолог осматривает железы, оценивает их симметричность, изменения кожи и другие признаки. Пациентке предлагают поднять руки, проводят тщательный осмотр снова.
Железы прощупываются в положении пациентки стоя и лежа. Одновременно оцениваются подмышечные лимфоузлы, а также их группы, расположенные над и под ключицами.
При обнаружении патологических изменений назначается дополнительное исследование. Женщинам младше 40 лет обычно проводят УЗИ. После 40 лет женщина ежегодно должна проходить маммографию с целью скрининга изменений. Этот же рентгенологический метод применяется и для диагностики мастопатии в этом возрасте.
Маммография – исследование с помощью рентгеновских лучей, проводимое без контрастного усиления в прямой и боковой проекциях. Это распространенный метод в диагностике фиброзно-кистозной мастопатии. Например, при маммографии можно обнаружить опухоль размером до 1 см, которая еще не прощупывается при пальпации. Маммография противопоказана при беременности и грудном вскармливании. У молодых женщин из-за высокой плотности ткани желез она малоинформативна.
УЗИ молочных желез – безопасный метод, он не несет лучевой нагрузки. Исследование можно повторять неоднократно. УЗИ информативнее маммографии у молодых женщин до 35 лет, а также оно лучше выявляет кистозные образования, в том числе мелких размеров. УЗИ помогает оценить внутреннюю выстилку кисты и отличить ее от железы – фиброаденомы. Метод отлично себя зарекомендовал при диффузных изменениях в железах. Однако он менее информативен при жировом перерождении тканей, которое возникает у женщин старше 40-45 лет.
Если при маммографии или УЗИ обнаружено подозрительное образование, его пунктируют специальной иглой под контролем ультразвука. Биоптат исследуют под микроскопом. Если в нем обнаружены клетки с признаками дисплазии или аплазии (предрак или рак), женщине назначают оперативное лечение.
Лечение фиброзно-кистозной мастопатии
Диета
Диета при фиброзно-кистозной мастопатии исключает продукты, богатые метилксантинами. Эти вещества в большом количестве содержатся в чае, кофе, коле, шоколаде. Они стимулируют образование фиброзной (волокнистой) ткани и усиливают накопление жидкости в кистозных полостях. Прекращение употребления этих продуктов у многих пациенток вызывает уменьшение боли и нагрубания молочных желез. Однако чувствительность к метилксантинам индивидуально изменчива, у некоторых больных гораздо большее значение имеют психологические стрессы или физические нагрузки.
Дисгормональные заболевания молочных желез, в том числе мастопатия и рак, возникают на фоне вялой работы кишечника, сопровождаются кишечным дисбиозом. Поэтому больным обязательно нужно включать в питание растительную клетчатку для стимуляции перистальтики, а также кисломолочные продукты для восстановления микрофлоры.
Важно употреблять не менее 1,5 литров жидкости в день. Она также способствует восстановлению работы кишечника и выведению из организма излишков эстрогена.
Разрушение эстрогенов происходит в печени. Пациентки с мастопатией должны избегать любых повреждающих воздействий на этот орган, прежде всего алкоголя, чрезмерно жирной и жареной пищи.
Выбор белья
Кроме диетического питания, улучшает самочувствие больных правильный выбор бюстгальтера: плотного, но не сдавливающего, хорошо поддерживающего грудь, на широких бретелях. Свободное отвисание железы усиливает боль и может способствовать прогрессу заболевания.
Хирургическое вмешательство
Лечение фиброзно-кистозной мастопатии определяется формой заболевания.
Женщины с узловыми формами наблюдаются и лечатся у онкологов. Узловые формы, особенно с пролиферацией, сразу подвергаются оперативному лечению. Проводится секторальная резекция железы – удаление части ее ткани в виде сектора от центра к периферии. Удаленный участок срочно исследуют, и если выявляются раковые клетки – объем операции увеличивают, то есть удаляют всю молочную железу. Чтобы устранить причину болезни, даже после операции проводится длительное медикаментозное лечение.
Если обнаружена киста железы, проводят ее пункцию (прокол) и удаление содержимого, которое отправляют на гистологическое исследование. В том случае, если в распоряжении врача есть современный ультразвуковой сканер, позволяющий оценить внутреннюю выстилку кисты, пневмоцистографию не проводят. Если же такой возможности нет, через иглу вводят воздух, полость кисты расправляется, и на пневмоцистограмме (рентгеновском снимке) можно оценить поверхность. Если стенка кисты гладкая, в ней нет никаких разрастаний, проводят консервативное лечение в течение 6 месяцев, а затем обследование больной повторяют.
Если через полгода стенки кисты спались, полость облитерировалась (закрылась), продолжают назначать лекарства. В случае если полость вновь наполнилась жидкостью, проводится секторальная резекция органа со срочным гистологическим анализом.
Если на первичной пневмоцистограмме или при УЗИ после удаления содержимого кисты видны патологические выросты или неровная внутренняя поверхность, то полгода не выжидают, а сразу проводят операцию с последующим медикаментозным лечением.
При множественных кистах объем операции может расширяться до подкожной мастэктомии. Нередко после такой операции женщине устанавливают в грудь имплант, поддерживающий форму железы.
Как лечить фиброзно-кистозную мастопатию консервативно?
Главная цель такого лечения – нормализация гормонального статуса. Прежде всего проводят терапию воспалительных процессов в репродуктивной системе, болезней печени и желчных путей, а также коррекцию работы щитовидной железы.
Очень большое значение в развитии фиброзно-кистозной мастопатии имеют социально-бытовые, психоэмоциональные факторы. Поэтому нужно направить усилия на нормализацию работы нервной системы. Показано назначение седативных средств на длительной период (Персен, валериана, пустырник, дневные транквилизаторы), а также витаминов А, В, Е, С, Р, никотиновой кислоты. Витамин А действует как антагонист эстрогенов, уменьшая пролиферацию клеток. Витамин Е усиливает влияние прогестерона. В6 уменьшает концентрацию пролактина, Р и С подавляют отек и улучшают микроциркуляцию.
Одновременно назначаются стимулирующие средства: родиола розовая, элеутерококк, лимонник. Седативные, витамины и стимуляторы принимаются курсом длительностью 4 месяца, затем делается двухмесячный перерыв, после чего курс повторяют. Общая длительность такой терапии составляет не менее 2 лет.
У пациенток с нормально работающей щитовидной железой возможно применение микродоз йода (Йодомарин), поскольку этот микроэлемент нормализует синтез женских половых гормонов. При болезнях печени назначаются гепатопротекторы (Хофитол, Эссенциале). Эти средства обладают антиоксидантной активностью, восстанавливают клетки печени, улучшают жировой обмен, а также положительно влияют на настроение больных.
Во второй половине цикла, перед началом менструации у многих пациенток отмечается болезненность и нагрубание молочных желез. Этот признак связан с дефицитом прогестерона или избытком пролактина в ткани железы, которые вызывают отек соединительной ткани. Для борьбы с отеком и его предупреждения за неделю до предполагаемого начала менструации можно начать принимать отвар брусничного листа, листьев толокнянки, почечный сбор, или лекарства по назначению врача – Фуросемид, Гидрохлортиазид или Триампур. Принимать мочегонные препараты стоит до начала менструации.
Так как в основе фиброзно-кистозной мастопатии лежит дисбаланс гормонов с дефицитом прогестерона, рекомендуется гормональная терапия. Во многих случаях системное применение гормонов противопоказано. Тогда на помощь придет средство для местного применения Прожестожель. Это лекарство производится во Франции, выпускается в форме геля и содержит прогестерон.
Преимущество препарата – накопление его в тканях железы. В системный кровоток поступает менее 10% лекарства. Это не отражается на концентрации прогестерона в крови, поэтому никаких системных эффектов препарат не вызывает.
Прожестожель оказывает отличное обезболивающее действие при болезненности молочной железы. Его рекомендуют наносить на кожу каждой железы по 2,5 грамма в день ежедневно или только во вторую половину цикла на протяжении 4 месяцев. При этом мелкие кисты до 2 см в диаметре могут исчезнуть полностью. Если проводилось удаление жидкости из полости кисты, то под влиянием Прожестожеля уменьшается количество рецидивов.
Если местное использование прогестерона неэффективно, могут быть назначены прогестагены в виде имплантируемых форм или для приема внутрь.
Препарат Депо-Провера содержит прогестерон, вводится внутримышечно один раз в 3 месяца. Он эффективно лечит диффузные формы мастопатии. Однако лекарство может вызвать прекращение менструаций или появление межменструальных нерегулярных маточных кровотечений. Длительно действуют и импланты прогестерона, например, Норплант. У него есть и противозачаточный эффект.
Такое средство, как внутриматочная , высвобождающая гестаген левоноргестрел, для лечения мастопатии не используется. Выделяемый ею гормон действует только в матке, не всасываясь в кровь и никак не влияя на молочную железу.
Многим женщинам можно посоветовать принимать прогестагены в виде таблеток, например, Дюфастон или Утрожестан. У этих препаратов мало побочных эффектов, они не обладают андрогенным действием. Влияя на обмен альдостерона, гестагены имеют мягкое мочегонное действие, предупреждая развитие отеков на ногах, нагрубание желез и другие проявления предменструального синдрома. При болезнях печени можно использовать Утрожестан в виде вагинальных суппозиториев. Очень хорошим лечебным эффектом обладают гестагены в случае сочетания мастопатии и , гиперпластических процессов эндометрия.
Дополнительно могут использоваться , Даназол, агонисты гонадотропин-рилизинг фактора, агонисты дофамина. Все эти лекарства имеют свои ниши в лечении фиброзно-кистозной мастопатии, самолечение ими недопустимо.
Так, оральные контрацептивы показаны молодым женщинам, особенно при нерегулярном менструальном цикле. Агонисты гонадотропин-рилизинг фактора, напротив, применяются уже у зрелых женщин, так как они вызывают искусственную менопаузу и регресс изменений в молочной железе. Агонисты дофамина используются при избытке пролактина, стимулирующего ткани железы.
Лечение в домашних условиях
Оно проводится в дополнение к лекарственной терапии. Обычно для облегчения симптомов мастопатии советуют класть в чашку бюстгальтера свежие капустные листья. Есть рецепты, в которых листья предварительно советуют смазать сливочным маслом и посыпать солью.
Можно делать компрессы с натертой сырой свеклой в смеси с медом, накладывать их на грудь в течение ночи. Чтобы избежать аллергии или раздражения кожи, сначала рекомендуется приложить компресс днем на несколько часов. При хорошей переносимости можно делать процедуры на ночь.
Для компрессов можно использовать смесь сливочного масла и чеснока, меда и лимона, тыквенную мякоть. Процедуры лучше проводить ежедневно в течение не менее месяца.
При фиброзно-кистозной мастопатии полезно принимать отвары лекарственных растений – тысячелистника, мяты, валерианы, календулы, зверобоя.
Одним из широко распространенных средств является спиртовая настойка перегородок грецких орехов. Готовится она в течение недели: в стеклянную банку кладут перегородки от 20-30 орехов и заливают медицинским спиртом или водкой. Через 7 дней можно начинать принимать жидкость по чайной ложке трижды в день.
При болях или уплотнении в молочной железе не следует начинать самолечение народными средствами, необходимо сначала обратиться к врачу. Так можно избежать запущенных форм злокачественной опухоли груди и тяжелой операции.
Единственное средство от МАСТОПАТИИ, рекомендованное нашими подписчицами!
Распространенная патология, проявляющаяся в результате появления в молочной железе кист и уплотнений, не всегда становится объектом беспокойства для женщин. Это фиброзно-кистозная мастопатия или в сокращенном варианте – ФКМ, болезнь на первых порах незаметная, но далеко не безобидная, поэтому знать о ней необходимо.
Разновидности фиброзно-кистозной мастопатии
В медицинской практике рассматриваются 3-и схожие по клиническим проявлениям формы мастопатии.
- Масталгия. Считается первоначальным проявлением фиброзно-кистозной мастопатии без уплотнений, но с появлением сильной боли, локализующейся внутри молочных желез.
- Узловая форма. Концентрируется в конкретном секторе молочной железы.
Диффузная мастопатия. Данный тип патологии имеет выраженные признаки в форме уплотнений и кист по всей области молочных желез. По классификации она делится на определенные подвиды:
- фиброзная мастопатия, характеризующаяся наличием уплотнений;
- кистозная мастопатия с преобладанием кист;
- фиброзно кистозная мастопатия с наличием практически в равных пропорциях обоих видов патологических образований.
Диагностика
Самостоятельное обследование посредством регулярной пальпации всего объема молочных желез должно стать обязательным ритуалом для женщин разной возрастной категории. Часто именно такие несложные манипуляции позволяют обнаружить мастопатию.
К профессиональным диагностическим методикам относится несколько высокоэффективных видов:
- УЗИ позволяет обнаружить наличие кист и патогенных узлов.
- Маммография, благодаря снимкам, полученным в двух проекциях, дает точную картину заболевания.
- МРТ назначается в особенно сложных случаях для уточнения диагноза при подозрении на мастопатию.
- Дуктография представляет собой дополнительное рентгеновское обследование протоков, в которые предварительно вводится специальное контрастное вещество. Показанием становится появление кровянистых выделений при отсутствии явных опухолевых образований.
- Биопсия требуется для исключения подозрений на злокачественные новообразования.
- Доплеросонография дает представление о состоянии сосудов.
Мастопатия, включая фиброзно-кистозную разновидность в неосложненном варианте, практически не становится препятствием для нормального протекания беременности. Отмечено, что уменьшение продуцирования в этот период эстрогенов позволяет сгладить проявления патологии.
Причины мастопатии
Доминирующим толчком к появлению патологий молочных желез становится гормональный дисбаланс. Суть его заключается в превышении уровня эстрогенов при дефиците прогестерона. Могут проявиться гормональные негативные предвестники патологии в виде выработки сверх нормы пролактина, который, в свою очередь, становится катализатором усиления чувствительности к эстрогенам.
Предшествует сбоям в гормональной системе, становящимися впоследствии провокаторами мастопатии, целый ряд факторов:
- позднее рождение первенца (30 лет и старше);
- неиспользование грудного вскармливания;
- прием гормоносодержащих лекарственных форм;
- выкидыши;
- воспаление, а также поликистоз яичников;
- дефицит витаминов;
- нерегулярные месячные;
- стрессовые «всплески»;
- аборты;
- ожирение;
- ранний климакс;
- патологии желудка, печени, щитовидной железы, кишечника.
Входят в группу риска женщины, прошедшие через несколько родов, а также требуют пристального наблюдения пациентки с врожденными нарушениями функционирования половой системы. Чтобы оценить последствия достаточно серьезной болезни и своевременно пройти лечение от мастопатии, нужно чаще проходить обследование при наличии остеохондроза, локализующегося в грудном отделе, а также курящим дамам.

Симптомы ФКМ
Начало патологических изменений молочной железы часто остается незамеченным, поскольку признаки мастопатии практически не проявляют себя или маскируются под обычные дискомфортные явления, сопровождающие менструальный цикл. Разрастание узловых уплотнений параллельно с появлением одной или множества кист со временем сигнализирует о себе различным образом:
- Отек из-за затрудненного венозного тока провоцирует более сильное, чем обычно, набухание перед менструацией с выраженным огрубением груди.
- Болевые проявления разной выраженности и характера, иррадиирущие в плечо, область лопатки, в зону подмышки.
- Болезненная чувствительность сосков.
- Выделения, чаще нерегулярные, имеющие белесый или коричневатый оттенок. Кровянистые следы требуют немедленного визита к специалисту.
- У некоторых пациенток отмечается болезненность регионарных лимфоузлов с признаками припухлости.
Комплекс лечебных мероприятий при мастопатии
Терапия в случае выявления ФКМ всегда носит комплексный характер, позволяющий лечить болезнь по нескольким важным направлениям:
- приведение с помощью медикаментов в норму гормонального фона;
- нивелирование стрессовых проявлений;
- диетотерапия.
Поставив диагноз с установлением первопричины мастопатии, врач принимает решение о том, какая группа лечебных препаратов потребуется, чтобы нормализовать гормональный баланс и при возможности вылечить выявленную фиброзно-кистозную мастопатию. Это могут быть:
- средства, содействующие устранению сбоев в функционировании щитовидной железы;
- препараты, сглаживающие отрицательное действие излишних эстрогенов;
- медикаменты, направленные на восстановление функций печени;
- гомеопатические лекарства.
Негормональные медикаменты на растительной основе, позволяющие лечить начальные проявления патологии молочной железы, подбираются специалистом. Принимаемые по грамотно составленной схеме, они дают хорошие результаты. Своевременное лечение мастопатии приводит к уменьшению боли, размягчению узлов. Постепенно рассасывается кистозная, чрезмерно увеличившаяся, оболочка. В перечень подобных медикаментов входят как локальные препараты, так и их комбинации, подбираемые врачом:
- Мамоклам;
- Мастодинон;
- Кламин;
- Мастопроф – чай;
- Фитолон;
- Мастопол;
- Циклодинон.
Чтобы лечение мастопатии было эффективным, непременным условием становится включение в комплекс витаминов Е, А наряду с минеральными микроэлементами в виде селена, йода. Обезболивающие препараты необходимы, если болевые ощущения имеют выраженный острый характер. По показаниям подбираются седативные лекарства, дающие возможность лечить от нервных срывов.
Для наружных втираний предлагается обширный перечень кремов, а также гелеобразных составов. Высокую эффективность при ФКМ дает лечение Мастокрелем. Его структурная формула включает только природные компоненты – конский каштан, крапиву, чистотел. Есть в его составе алоэ и грецкий орех.
Если щадящие методики оказываются малоэффективными, то лечить осложненные формы фиброзно-кистозной мастопатии необходимо дополнительно контрацептивами, входящих в группу прогестагенов. Их лекарственная форма достаточно разнообразная – инъекции, подкожные имплантаты, таблетки с определенной схемой приема.
Гормональная терапия помогает стабилизировать многие процессы. Назначенное лечение ведется строго по индивидуальным показаниям, учитывая поставленный диагноз, ключевые признаки мастопатии и выявленные первопричины. При отсутствии овуляции у женщин моложе 35 лет помогает нормализовать гормональные колебания и нивелировать мастопатию Марвелон, а также Жанин, принимаемые по конкретной схеме.
Примерно перед окончанием менструального цикла принимаются гестагены – Дюфастон, Утрожестан. Их задача лечить болезнь молочных желез, дополняя недостающие прогестероны. Популярным в медицинской практике является гормоносодержащий гель Прожестожель, а также Mamma-гель, имеющий растительно-масляную основу с экстрактами герани, туи, экзотического чайного дерева.
Соблюдение диеты
Важная роль в лечебной практике при устранении ФКМ отводится грамотно организованному пищевому рациону. Любительницам кофе или чая необходимо уменьшить их употребление, чтобы в организм не попадали вещества, провоцирующие набухание молочной железы.

Особые неприятности доставляет женщинам, которым диагностировали фиброзно-кистозную мастопатию, вялая перистальтика. Из-за несвоевременного опорожнения в прямой кишке происходит всасывание эстрогенов обратно в кровеносные системы. Нарушается гормональное равновесие в организме, и болезнь быстро прогрессирует. Дополнит лечение и будет полезным для организма введение в достаточных количествах в ежедневное меню природных продуктов с клетчаткой (это помогает устранить проблемы с кишечником).
Помогут сгладить признаки ФКМ и нормализовать отток крови по венам ягоды рябины, шиповника, содержащие наряду с многими полезными веществами витамин Р. Входят в этот ряд и вишня, малина, употребление которых устраняет отечность. Врачи рекомендуют ограничить влияющие на уровень эстрогенов животные жиры. Запрещен при мастопатии алкоголь, нельзя употреблять жареную, маринованную, острую пищу, пить газированные напитки.
Хирургическое лечение
Решение об оперативном вмешательстве принимается, когда поставлен полный и точный диагноз. Хирургическое лечение становится необходимым, если выявлена крупная фиброаденома, а также существует серьезная угроза злокачественного перерождения выявленной опухоли. Также такое вмешательство понадобится, если быстро увеличиваются в размерах фиброзно-кистозные образования. Возможно удаление узловой мастопатии при ее рецидиве.
Применяются 2-а вида операций:
- Энуклеация относится к щадящей методике удаления доброкачественных образований маленьких размеров. Делается короткий разрез, и способом вылущивания опухоль извлекается. Все функции сохраняются полностью.
- Секторальная резекция молочной железы предполагает параллельное с удалением опухоли высечение части окружающих тканей. Показана такая операция при крупных образованиях при обнаружении признаков перерождения фиброаденомы.
- Лазерная абляция позволяет целенаправленно выжигать фиброзные клетки, не травмируя здоровые ткани. Операция не требует длительного восстановительного периода, часто проводится в амбулаторных условиях. Подобное лечение ФКМ считается безопасным и не оставляющим травмирующих последствий.
Народные средства
Комплексное лечение, в которое включены лекарства природного происхождения, усиливает действие медикаментов и эффективно устраняет фиброзно-кистозную мастопатию.
- В темном месте 7 дней настоять на 70%-ном спирте сок алоэ и редьки, смешанный с кукурузным маслом. Все ингредиенты берутся в равных объемных долях. Выпивается за полчаса до приема пищи трижды в день по 1 столовой ложке. Содействует рассасыванию опухолей.
- Полезно при мастопатии за 1 час до сна пить заваренную мяту, можно в смеси с мелиссой. Благотворно влияют на состоние груди капустные листья, которые после срезания жестких прожилок прикладываются к груди, можно — прямо в бюстгальтер. Удобно такой лечебный компресс делать с вечера и оставлять до утра. Через 2 недели делается перерыв. Если болезнь прогрессирует, курс лечения повторяется через 20-ть дней.
- Можно для компресса от мастопатии использовать смесь из тыквы и капусты, прокрутив их в мясорубке. Нанеся ее на грудь, сверху прикрывают влагонепроницаемой пленкой и осторожно фиксируют широким бинтом. Через 2 часа все смывается. Достаточно 7-ми ежедневных процедур.
- Настаивать 10 дней в стеклянной посуде 100 г. измельченных сухих листьев лопуха, залитых 300 мл подсолнечного масла – рафинированного. Используется такое средство для смазывания груди.
- Сделать фитосбор из шалфея, крапивы, полыни и подорожника (в пропорции 1:1:2:2 соответственно). Утром щепотку средства залить 1 стаканом кипящей воды, накрыть полотенцем. Через 1 час процедить. Выпить за 3 приема в течение дня.
- Можно сварить в полулитре молока 100 г укропных семян. Настаивать под теплым одеялом 2 часа. После процеживания разделить на 3 порции, которые выпиваются за полчаса до еды. Хорошо помогает при кистозной форме мастопатии. Курс продолжается 3 недели, затем необходимо сделать недельный перерыв. Повторяется при необходимости снова.
Последствия ФКМ
Вовремя замеченная фиброзно-кистозная мастопатия существенного влияния на нормальное функционирование молочных желез не оказывает. Конечно, сильный дискомфорт доставляют женщинам болезненные ощущения и общая слабость.
Опасность появляется, если диагноз свидетельствует, наряду с увеличением размеров опухоли или кисты, о перерождении их в злокачественное образование. Признаки рака обнаруживаются не всегда, но вероятность патологических изменений достаточно высока, поэтому при подозрении на фиброзно-кистозную мастопатию нужно обратиться к врачам за помощью как можно раньше и лечить ФКМ, строго следуя их рекомендациям.
По секрету
- Невероятно… Можно ВЫЛЕЧИТЬ МАСТОПАТИЮ без дорогостоящих процедур и операций!
- Это раз.
- Без боли!
- Это два.
- Результат заметен уже через 10 дней!
- Это три.
Перейдите по ссылке и узнайте как этого добиться по рекомендациям наших подписчиков!
Считается довольно распространённым заболеванием молочной железы у женщин репродуктивного возраста. Как правило, патология не является предраковым состоянием. Но при кистозной форме имеется доля вероятности, что процесс приобретёт злокачественное течение, поэтому нужно очень внимательно отнестись к данной проблеме, чтобы в дальнейшем избежать неблагоприятных последствий.
Что такое кистозная мастопатия молочной железы
Кистозная мастопатия считается одним из видов диффузной мастопатии. Для неё характерно наличие множества образований в груди, носящих доброкачественный характер. Они имеют снаружи плотную капсулу, а внутри содержат жидкость. Данная патология развивается в основном у женщин 30–50 лет.
Можно встретить и другие названия заболевания. Например, аденоз, кистозная десквамативная гиперплазия, кистозный склероз, мазоплазия.
Выделяют несколько видов кистозной мастопатии:
- Фиборозно-кистозная мастопатия с преобладанием железистого компонента (аденоз, железисто-кистозная мастопатия). Считается пограничным состоянием между нормой и патологией.
- Фиброзно-кистозная мастопатия с преобладанием фиброзного компонента. Встречается примерно в 30% случаев.
- Фиброзно-кистозная мастопатия с преобладанием кистозного компонента. Обнаруживается у 18% женщин. Характеризуется расширенными протоками и атрофическими изменениями железистых долек, разросшейся фиброзной тканью и формированием множественных кист различного размера.
- Смешанная форма. Считается самым распространённым видом кистозной мастопатии. Встречается почти в 40% случаев заболевания. При данной форме наблюдается избыточное развитие долек железы, склерозирование внутридольковой и междольковой соединительной ткани, кистозирование железистых альвеол. Может быть непролиферирующего и пролиферирующего вида. На фоне последнего возможность озлокачествления процесса намного возрастает и встречается в 10 раз чаще.
Патология может быть как односторонней (поражается одна железа), так и двусторонней.
Виды кистозной мастопатии - галерея
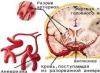
Фиброзно-кистозная мастопатия с преобладанием фиброзного компонента (усиленное разрастание фиброзной ткани и появление кист в железе)  Фиброзно-кистозная мастопатия с преобладанием кистозного компонента (много кист различного размера)
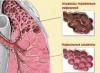
Фиброзно-кистозная мастопатия с преобладанием кистозного компонента (много кист различного размера)  Смешанная форма считается самым распространённым видом кистозной мастопатии
Смешанная форма считается самым распространённым видом кистозной мастопатии  При железисто-кистозной форме происходит разрастание железистой ткани с образованием кист
При железисто-кистозной форме происходит разрастание железистой ткани с образованием кист
Что следует знать о мастопатии - видео
Причины возникновения и факторы риска
Первопричиной возникновения кистозной мастопатии считается дисбаланс гормонов в организме женщины. Огромную роль в появлении этой патологии играет нарушение соотношения эстрогена (количество которого возрастает) и прогестерона (его уровень остаётся прежним или падает). В результате начинается патологический рост тканей молочной железы.
Помимо главной причины появления заболевания, имеются и предрасполагающие факторы риска. К ним можно отнести:
- эндокринные заболевания;
- гормональные нарушения;
- инфекционно-воспалительные процессы;
- аборты и выкидыши;
- патологии желудочно-кишечного тракта;
- депрессия;
- стрессовые ситуации;
- постоянное физическое перенапряжение;
- хроническая усталость;
- отсутствие родов;
- многократные роды;
- рождение первого ребёнка в возрасте старше 30 лет;
- кормление ребёнка грудью менее пяти месяцев;
- полный отказ от кормления грудью;
- резкое прекращение кормления грудью;
- травмы груди;
- нерациональное питание;
- вредные привычки (курение, употребление алкоголя, наркотиков);
- наследственность;
- бесконтрольный приём гормональных средств;
- гинекологические заболевания;
- нерегулярная половая жизнь;
- сильно выраженный предменструальный синдром.
Симптомы и признаки заболевания
Независимо от вида, кистозная мастопатия имеет общие признаки и симптомы. Женщину должно насторожить:
- набухание и увеличение молочных желёз;
- тяжесть;
- болевые ощущения, усиливающаеся перед наступлением менструации;
- боли или дискомфорт в подмышечных областях;
- наличие уплотнённых участков в тканях молочной железы, которые могут быть подвижными и болезненными при надавливании;
- выделения из соска;
- увеличение и возможная болезненность лимфатических узлов.
Если вы обнаружили у себя любой из этих симптомов и продолжается это уже не один месяц, то стоит посетить маммолога и провести обследование, чтобы не запустить патологию и начать своевременное её лечение.
Диагностика и дифференциальная диагностика
В первую очередь доктор выслушает ваши жалобы, на основании которых он может поставить предварительный диагноз.
- внешний вид;
- симметричность;
- кожные покровы;
- есть ли выбухания и вдавления;
- наличие уплотнений;
- локализация и характер болезненных ощущений;
- состояние лимфатических узлов.
Для уточнения вида мастопатии, исключения других патологий молочной железы маммолог может выписать направление на дополнительные виды обследования:

Помимо этого, для выявления причин появления патологии необходимо провести обследование ультразвуком области малого таза, а также проверить уровень гормонов в крови.
Лечение
В подавляющем большинстве случаев кистозная мастопатия лечится консервативно в амбулаторных условиях. Иногда (запущенная стадия или озлокачествление процесса) применяется хирургическое вмешательство. Терапия направлена не только на подавление симптомов заболевания, но и на устранение причин, которые вызвали «запуск» патологического процесса. Тактика лечения выбирается специалистом индивидуально для каждой больной.
Медикаментозные средства при мастопатии - таблица
| Группа препаратов | Названия | Свойства |
| Негормональная терапия | ||
| Витамины |
| Усиливают терапевтическое действие лекарств, укрепляют иммунитет, нормализуют гормональный фон. |
| Йодосодержащие лекарства |
| Регулируют функции щитовидной железы, способствуют снижению пролиферации тканей. |
| Энзимные препараты |
| Обладают противовоспалительными, иммуномодулирующими, анальгезирующими и противоотёчными свойствами. |
| Нестероидные противовоспалительные средства |
| Уменьшают болевой синдром и воспаление. |
| Седативные и успокаивающие средства |
| Нормализуют эмоциональное состояние, используются для борьбы со стрессом. |
| Гомеопатические препараты |
| Способствуют снижению уровня пролактина в крови. |
| Гормональная терапия | ||
| Эстроген-гестагенные контрацептивы |
| Назначаются при отсутствии овуляции и нарушении лютеиновой фазы. Нормализуют гормональный фон. |
| Гестагены |
| Уменьшают боли, устраняют дискомфорт. Таблетки принимаются по специально назначенной схеме. |
| Ингибиторы выработки пролактина | Назначаются, если была выявлена излишняя секреция гормона | |
| Андрогены | Подавляют действие эстрогенов. При их применении могут возникать различные побочные эффекты, поэтому такие препараты назначаются очень редко женщинам после 45 лет. | |
| Антиэстрогены |
| Принимаются в течение трёх месяцев, уменьшают проявления заболевания. |
| Антагонисты гонадотропин-рилизинг гормона |
| Создают искусственный обратимый , что приводит к обратному развитию мастопатии. |
Лекарственные препараты для лечения кистозной мастопатии - галерея
 Парлодел назначается при излишней секреции гормона пролактина
Парлодел назначается при излишней секреции гормона пролактина  Вольтарен необходим для снятия болевого синдрома и воспаления
Вольтарен необходим для снятия болевого синдрома и воспаления  Компливит улучшает работу печени, которая участвует в обмене гормонов
Компливит улучшает работу печени, которая участвует в обмене гормонов  Йодомарин регулирует функции щитовидной железы
Йодомарин регулирует функции щитовидной железы  Марвелон нормализует гормональный фон
Марвелон нормализует гормональный фон  Мастодинон способствует снижению уровня пролактина в крови
Мастодинон способствует снижению уровня пролактина в крови  Метилтестостерон для подавления действия эстрогенов
Метилтестостерон для подавления действия эстрогенов  Новопассит используется для борьбы со стрессом
Новопассит используется для борьбы со стрессом  Утрожестан уменьшает болевой синдром, снимает неприятные ощущения в молочной железе
Утрожестан уменьшает болевой синдром, снимает неприятные ощущения в молочной железе  Тамоксифен уменьшает проявления заболевания
Тамоксифен уменьшает проявления заболевания  Вобэнзим обладает противовоспалительными, иммуномодулирующими, анальгезирующими свойствами
Вобэнзим обладает противовоспалительными, иммуномодулирующими, анальгезирующими свойствами  Бусерелин создаёт искусственную обратимую менопаузу
Бусерелин создаёт искусственную обратимую менопаузу
Физиолечение
К физиолечению мастопатии врачи относятся довольно скептически, так как любое дополнительное воздействие на железу может спровоцировать озлокачествление патологического процесса.
К самым «безобидным» методам относят гирудотерапию (лечение пиявками) и иглорефлексотерапию, которые оказывают расслабляющее и рассасывающее действие благодаря восстановлению крово- и лимфообращения в тканях груди.
Хирургическое вмешательство
Оперативное вмешательство используется при неэффективности консервативной терапии и при наличии множественных больших образований. Проводят секторальную резекцию (удаление кист с окружающими тканями) или же их вылущивание. Полученные в ходе операции биологические материалы отправляют на гистологическое исследование, а женщине назначают медикаментозные препараты. Если же были обнаружены злокачественные клетки, то назначается химиолечение.
Народные средства
Как ни странно, при мастопатии специалисты поддерживают применение народных методов. Действительно, при их использовании наблюдается положительная динамика в лечении заболевания.
Но следует помнить, что средства народной медицины являются лишь частью комплексной терапии, а не самостоятельным лечением. И перед их применением необходимо проконсультироваться со врачом.
Достаточно эффективными являются компрессы:
- капустный лист с внутренней стороны мажут тонким слоем мёда, затем прикладывают к груди на два часа;
- корень лопуха смешивают с мукой и мёдом в равных пропорциях, обильно намазывают марлевую ткань этой кашицей и прикладывают на ночь к молочным железам;
- мёд смешивают с мукой в равных долях и прикладывают к груди.
Все средства смываются легко тёплой водой.
Народные рецепты от мастопатии - галерея
Диета и нормализация образа жизни
Пересмотрев свой рацион и ежедневный график, женщина может существенно облегчить своё состояние. Поэтому ей необходимо скорректировать меню и полностью наладить режим:
- употреблять пищу не менее 5 раз в день (понемногу, но часто);
- не переедать;
- пить достаточное количество жидкости - не менее двух литров в день (лучше простой воды);
- есть побольше фруктов и овощей.
В меню обязательно должны присутствовать:
- нежирные сорта мяса;
- рыба и прочие морепродукты (благодаря содержанию фосфора, йода, витамина Д эта пища положительно воздействует на функционирование щитовидной железы);
- зерновые и бобовые культуры (богаты белком и нормализуют гормональный фон);
- фрукты, овощи, зелень (богаты клетчаткой, витаминами и антиоксидантами, что благоприятно сказывается на работе желудочно-кишечного тракта и организма в целом);
- молочная продукция (желательно с низким содержанием жиров).
Разрешённые продукты - галерея
 Овощи содержат много клетчатки
Овощи содержат много клетчатки  Зелень богата клетчаткой, витаминами и микроэлементами
Зелень богата клетчаткой, витаминами и микроэлементами  Зерновые и бобовые культуры содержат в своём составе большое количество белка
Зерновые и бобовые культуры содержат в своём составе большое количество белка  Мясо, рыба, морепродукты - источник белков и необходимых микроэлементов
Мясо, рыба, морепродукты - источник белков и необходимых микроэлементов  Молочные продукты - замечательный источник белка и кальция
Молочные продукты - замечательный источник белка и кальция