Муковисцидоз - это тяжелое наследственное хроническое заболевание, возникающее вследствие мутации белка, принимающего участие в перемещении хлорид-ионов через клеточную мембрану, в результате чего поражаются железы внешней секреции, продуцирующие пот и слизь. Нельзя преуменьшать роль слизи в организме человека: она увлажняет и защищает органы от высыхания и инфицирования патогенными бактериями. Таким образом, нарушения выработки слизи лишают человека одного из важнейших механических барьеров. Муковисцидоз неизлечим и неминуемо приводит к серьезнейшим нарушением деятельности внутренних органов.
Что же означает сам термин «муковисцидоз», если его препарировать на составные части? «Мукус» - это слизь, «висцидус» - вязкая, что на сто процентов соответствует сущности болезни. Тягучая, липкая слизь собирается в поджелудочной железе и бронхах, буквально «забивает», закупоривает их. Застойная слизь - благоприятная среда для размножения патогенных бактерий. Поражаются также желудочно-кишечный тракт, придаточные пазухи носа, почки и весь мочеполовой тракт.
Причины и механизм развития муковисцидоза
Муковисцидоз - заболевание генетическое, вызванное мутацией в 7 хромосоме. Эта хромосома отвечает за синтез белка, управляющего перемещениями ионов хлора через мембрану. В результате заболевания хлор не выходит из клетки, накапливаясь в ней в большом количестве. А дальше - как в сказке: «бабка за дедку, дедка за репку…». Только сказка эта - «с несчастливым концом» (с). Хлор притягивает натрий-ионы, а за ними внутрь клетки устремляется вода. Вот этой самой воды катастрофически и не хватает слизи для придания ей необходимой консистенции. Она теряет свои свойства и уже не может выполнять те функции, которыми ее наделила природа.
Дальнейший механизм развития заболевания следующий. Слизь, застаиваясь в бронхиальном дереве, больше не очищает его от загрязняющих агентов окружающей среды (пыль, дым, вредные газы). Там же, в бронхах, задерживается и всякая микробная «шушера», вызывающая инфекции и воспалительные реакции.
За воспалением следует нарушение структуры бронхиального реснитчатого эпителия, на который возложены основные «ассенизаторские» функции. Количество защитных белков-иммуноглобулинов, секретируемых в просвет бронхов тем же эпителием, уменьшается. Микроорганизмы со временем «подтачивают» эластичный бронхиальный каркас, в связи с чем происходит спадение и сужение бронхов, что еще больше способствует застаиванию слизи и размножению бактерий.
А что тем временем происходит в ЖКТ? Поджелудочная железа также выделяет густую слизь, закупоривающую просвет ее протоков. Ферменты не попадают в кишечник, в результате чего нарушается усвоение пищи. Замедляется физическое развитие ребенка, снижаются интеллектуальные способности.
Симптомы муковисцидоза
Заболевание начинается постепенно. Со временем симптоматика лавинообразно нарастает, и патологический процесс принимает хронический характер.
Первые признаки муковисцидоза можно заметить по достижению ребенком полугода. Примерно к этому возрасту материнское молоко перестает быть единственным источником питания для ребенка, и те иммунные клетки, что передавались с молоком матери, перестают защищать малыша от патогенных микроорганизмов. Застой слизи вкупе с бактериальной инфекцией и дают старт первым симптомам:
- малопродуктивный изнуряющий кашель с выделением ограниченного количества вязкой мокроты;
- одышка;
- посинение кожных покровов;
- возможно небольшое увеличение температуры;
Со временем гипоксия вызывает задержку физического развития ребенка, вес набирается медленнее, ребенок вялый, апатичный.
Распространение инфекции в легких (по сути - ) придает клинической картине новые краски:
- фебрильная температура;
- тяжелый кашель с обильным выделением насыщенной гноем мокроты;
- симптомы интоксикации (головная боль, головокружение, тошнота, рвота)
Подтверждением хронических патологических процессов в легких служит формирование пальцев рук по типу «барабанных палочек» (с округленными кончиками), а ногти становятся выпуклыми, напоминая часовые стекла. Гипоксия, являющаяся непременным атрибутом хронических болезней легких, неминуемо влечет к нарушению работы сердечно-сосудистой системы. Сердцу не хватает сил, чтобы организовать нормальный кровоток в патологически измененных легких. Развиваются симптомы сердечной недостаточности.
Поражение поджелудочной железы протекает в форме хронического панкреатита и всеми сопутствующими ему симптомами.
Из других симптомов муковисцидоза стоит отметить следующие:
- формирование бочкообразной грудной клетки;
- сухость кожи, утрата ею эластичности;
- ломкость и выпадение волос.
Диагностика муковисцидоза
Диагностика муковисцидоза начинается с самых корней: собирается информация обо всех семейных заболеваниях, были ли у родственников симптомы муковисцидоза, чем характеризовались, в какой степени проявлялись. Проводится генетическое исследование ДНК (в идеале - у будущих матерей) на наличие или отсутствие дефектного гена. При наличии такового будущие родители непременно должны быть предупреждены о возможных последствиях.
Для муковосцидоза разработан специальный потовой тест, который заключается в определении содержания натрий- и хлорид-ионов в поте пациента после предварительного введения пилокарпина. Последний стимулирует выработку слизи и пота железами внешней секреции. Предположить наличие муковисцидоза можно при концентрации хлора в поте пациента выше 60 ммоль/л.
После потового теста проводят лабораторные анализы мокроты, кала, крови, эндоскопическое исследование бронхов, спирографическое исследование, дуоденальное зондирование с взятием секрета поджелудочной железы и его дальнейшим исследованием на наличие активных ферментов.
Лечение муковисцидоза
Лечение муковисцидоза направлено, прежде всего, не на избавление от самой болезни (это нереально), а на облегчение ее течения. При этом активные терапевтические мероприятия (в острой фазе болезни) постоянно чередуются с профилактическими (в фазе ремиссии). Такая тактика позволяет продлить жизнь пациенту.
Лечение муковисцидоза преследует следующие цели:
- периодическую очистку бронхов от скопившейся густой слизи;
- санация бронхов от патогенных бактерий;
- укрепление иммунитета.
Слизь из бронхов удаляется при помощи физических упражнений (спорт, танцы, дыхательная гимнастика) и фармакологических средств (прием муколитиков).
Для борьбы с инфекциями используют такие антибиотики, действие которых простирается в широком противомикробном диапазоне (цефалоспорины, макролиды, респираторные фторхинолоны).
С целью уменьшения отека респираторного тракта, вызванного хронической инфекцией, используют ингаляционные кортикостероиды (бекламетазон, флутиказон ).
В тяжелых случаях проводится кислородотерапия масочным кислородом.
Воздушную проводимость и газообмен в легких возможно улучшить посредством физиолечения (прогревания грудной клетки).
Как уже говорилось, болезнь негативно влияет на усвояемость пищи. Для оптимизации пищеварительной функции в рацион добавляют больше высококалорийных (мясо, яйца, сметана, сыр) продуктов, а также дополнительно вводят ферментные препараты (креон, фестал и др.).
В заключении хочется внести толику здорового оптимизма: несмотря на явно неблагоприятный прогноз по исходу заболевания, при вовремя начатом лечении и педантичном соблюдении всех врачебных рекомендаций пациенту с муковисцидозом вполне реально дожить до 45-50 лет. Определенную надежду дает и внедряемый в последние годы хирургический метод лечения муковисцидоза , заключающийся в пересадке легких (обоих долей). А в этом году операция по трансплантации легких пациенту, больному муковисцидозом, была проведена и в России, что стало поистине настоящим событием года.
Муковисцидоз – одно из самых коварных генетических заболеваний. Отчасти потому, что предугать его появление практически невозможно. Больные дети чаще всего рождаются у совершенно здоровых родителей. Еще 50 лет назад о причинах этого недуга врачам оставалось только догадываться. Сегодня медицина заметно продвинулась вперед и знает, как помочь таким людям.
Что такое муковисцидоз?
При муковисцидозе железистые клетки разных органов продуцируют большое количество густого, трудноотделяемого секрета.Муковисцидоз – заболевание, при котором изначально нарушается работа органов секреции (или по-другому, желез). Вслед за ними начинают страдать и другие системы организма.
У здорового человека различные железы вырабатывают пищеварительные соки, слизь, пот, слезы, которые через специальные протоки выводятся на поверхность тела или попадают во внутренние органы (бронхи, кишечник и др.). Все эти выделения (секреты) выполняют жизненно важные функции. Так, например, слеза увлажняет роговицу, а бронхолегочная слизь выводит из дыхательных путей пыль и бактерии.
У больного муковисцидозом секреты тоже вырабатываются, но гораздо более вязкие и густые, поэтому они с трудом продвигаются по протокам и каналам, «склеиваются» и формируют пробки. Чаще всего такие пробки образуются в дыхательных путях и желудочно-кишечном тракте, вследствие чего у пациентов возникают проблемы с дыханием и пищеварением.
Причины болезни
Муковисцидоз передается по наследству. По данным статистики, поврежденные гены, которые могут вызывать недуг, присутствуют в организме 5 % европейцев.
Однако их наличие еще не означает болезнь. Чтобы муковисцидоз развился, ребенок должен унаследовать «плохие» гены сразу от обоих родителей. Вероятность такого исхода в семье, где мама и папа являются носителями мутаций, составляет 25 %.
При этом необходимо понимать, что сами родители в большинстве случаев – это здоровые люди. И в их организме есть не только «поломанные», но и нормальные гены. Какие именно из них достанутся ребенку в процессе зачатия, проконтролировать невозможно.
Обнаружить скрытое присутствие генов муковисцидоза можно лишь с помощью специальных генетических тестов. Да и то не всегда. ДНК-диагностика нацелена на выявления 40 самых распространенных мутаций, хотя на самом деле их насчитывается около 2000.
Никаким образом болезнь ребенка не связана с вредными привычками родителей, стрессами или экологической ситуацией. Носителем патологии может оказаться любой человек.
Симптомы
Клиническая картина муковисцидоза очень разнообразна. Многое зависит от того, какая конкретно мутация досталась пациенту, поэтому и возраст, когда начинают проявляться первые признаки болезни, и сами эти признаки у разных людей могут различаться. У 70 % пациентов недуг выявляется в течение первых трех лет жизни.
Сразу после рождения у больных детей может обнаруживаться кишечная непроходимость. Она развивается из-за закупорки кишечного канала слишком густым первородным калом – меконием. Такое состояние возникает у 15 % детей с муковисцидозом и носит название мекониального илеуса.
Позже появляются и другие симптомы со стороны желудочно-кишечного тракта. Из-за плохой работы поджелудочной железы организм новорожденных плохо переваривает жиры грудного молока, поэтому стул у них маслянистый, частый, зловонный. Такие дети обладают большим аппетитом, при этом очень плохо набирают в весе. У некоторых из-за повышенного газообразования сильно вздувается живот.
Показательным симптомом муковисцидоза на первом году жизни становится . Железы бронхолегочной системы у больных детей выделяют много клейкой слизи, которая забивает бронхи и их более мелкие ответвления – бронхиолы. Этот процесс препятствует нормальному дыханию. В слизистых пробках начинают размножаться патогенные микробы – стафилококки, синегнойная и гемофильная палочки, пневмококки. Пациент страдает от частых и .
Постепенно добавляются одышка, слабость, деформируется грудная клетка (она становится бочкообразной). На поздних стадиях пациенты страдают от тяжелой легочной недостаточности. Могут развиться эмфизема и пневмосклероз.
В зависимости от того, какие именно симптомы преобладают у больного, принято говорить о кишечной или легочной форме недуга, хотя в большинстве случаев врачам приходится иметь дело со смешанной (кишечно-легочной) формой заболевания. По данным разных авторов, она диагностируется у 60–70 % пациентов.
Не менее важным признаком муковисцидоза служит изменение состава потовой жидкости. По сравнению с нормой количество натрия в ней повышается в несколько раз. Поэтому если больной начинает усиленно потеть (в жаркую погоду, во время физических нагрузок), у него может развиться солевая недостаточность, которая проявляется:
- судорогами,
- болями в животе,
- вялостью,
- повышением температуры,
- обезвоживанием.
Следует отметить, что все описанные выше симптомы – это проявления наиболее распространенных и тяжелых мутаций. Существуют и более легкие («стертые») разновидности недуга. Они протекают по типу хронического панкреатита или .
Диагностика
 Еще в роддоме у новорожденного берут кровь из пятки и определяют в ней уровень иммунореактивного трипсина. Если он превышает нормальные значения, ребенка прицельно обследуют на муковисцидоз.
Еще в роддоме у новорожденного берут кровь из пятки и определяют в ней уровень иммунореактивного трипсина. Если он превышает нормальные значения, ребенка прицельно обследуют на муковисцидоз. Раньше диагностику муковисцидоза проводили только при наличии признаков заболевания. Сейчас в большинстве стран, включая Россию, анализы на выявление недуга делают всем детям на 4–5-й день после рождения.
Для этого у новорожденного берут кровь из пятки и определяют в ней уровень фермента поджелудочной железы (иммунореактивного трипсина). Если его количество оказывается выше нормы, ребенка отправляют на потовую пробу – основной анализ для диагностики муковисцидоза.
Чтобы выполнить пробу, малышу в кожу вводят лекарственный препарат – пилокарпин, который стимулирует работу потовых желез. При помощи марлевой салфетки пот собирают, затем определяют в нем количество солей. Диагноз подтверждается, если общее содержание солей превышает 60 ммоль/л.
В случае, если в семье уже рождались дети с муковисцидозом и беременная женщина хочет исключить рождение еще одного больного ребенка, выполняют пренатальную диагностику. Процедура заключается в проколе плодных оболочек и взятии небольшого объема околоплодных вод для проведения ДНК-теста. Генетический анализ делают на 8–10-й неделе беременности.
По мере роста больного ребенка периодически проводят дополнительные обследования, которые помогают оценить степень поражения легочной ткани:
- и рентген грудной клетки,
- измерения сатурации (степени насыщения крови гемоглобином).
Постоянные наблюдения за бронхолегочной системой необходимы для предупреждения осложнений.
Лечение
Полностью побороть муковисцидоз пока возможным не представляется. Однако существует поддерживающее лечение, которое позволяет пациентам вести такую же активную жизнь, как и здоровым людям.
При легочной форме недуга терапия направлена на разжижение мокроты в бронхах и борьбу с инфекцией.
Для очищения дыхательных путей от слизи пациенту назначают муколитики. Приниматься они должны ежедневно в течение всей жизни. Основной препарат, рекомендуемый при муковисцидозе, – Пульмозим. Более предпочтителен его . Для проведения процедур могут быть использованы ингаляторы-дозаторы или . Конкретный прибор подбирает лечащий врач.
Дополнительно для облегчения дыхания выписывают ингаляционные бронходилататоры (Вентолин, Атровент). Их полезно применять перед .
В тяжелых случаях назначаются гормональные кортикостероидные препараты (Пульмикорт). Они уменьшают отек и воспаление слизистой дыхательных путей.
При первых признаках инфекции . Выбор средства зависит от результатов посева мокроты. Этот анализ необходимо сдавать всем пациентам раз в 3 месяца даже при хорошем самочувствии. Продолжительность курса антибактериальной терапии составляет не менее 3 недель. Препараты могут применяться перорально, внутривенно или ингаляционно.
Муковисцидоз
I
Муковисцидо́з (mucoviscidosis; лат. mucus + iscidus липкий + -ōsis; синоним: кистофиброз, )
Клиническая картина
многообразна и зависит от преимущественного поражения тех или иных экзокринных желез, степени склероза в различных органах, наличия осложнений и возраста больных. Выделяют легочную, кишечную, смешанную (кишечно-легочную), атипичные формы М. и мекониальную непроходимость. на клинические формы условно, т.к. при чисто легочной форме отмечается снижение ферментативной активности желез желудочно-кишечного тракта, а при чисто кишечной постепенно формируется пневмосклероз и с возрастом присоединяется выраженный легочный . Мекониальная непроходимость - первый признак тяжелой кишечной формы М. у новорожденного первых дней жизни; в последующем развивается смешанная форма. К атипичным относят формы, протекающие с изолированным поражением отдельных экзокринных желез (например, печени), и легкие стертые формы. Ведущим синдромом, определяющим тяжесть и заболевания, является легочный. Первые симптомы заболевания возникают чаще на первом году жизни, реже в более старшем возрасте. Чем раньше проявляется заболевание, тем тяжелее оно протекает и тем серьезнее прогноз. Легочный синдром при М. начинается обычно с пневмонии (Пневмония).
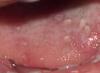
Наиболее частыми возбудителями ее у детей, больных М., являются стафилококк и синегнойная . Иногда до появления симптомов пневмонии у ребенка в течение длительного времени отмечается сухой приступообразный . При развитии пневмонии кашель становится мучительным, приступообразным, коклюшеподобным. обусловлен раздражением слизистой оболочки бронхов вязкой, с трудом отделяющейся мокротой. , слизь в носу у больных тоже вязкая и липкая.
Пневмонические очаги, ателектазы, участки эмфиземы, пневмосклероза создают типичную для М. пеструю клиническую и рентгенологическую картину. Процесс в легких всегда двусторонний. Характерно затяжное рецидивирующее течение пневмонии, нередко с абсцедированием и ранним появлением бронхоэктазов. У некоторых больных развивается деструктивная пневмония с вовлечением в процесс плевры. При тяжелом течении легочного синдрома процесс неуклонно прогрессирует, часто возникают обострения. быстро становится гнойной. Наблюдаются деформации грудной клетки: бочкообразная, килевидная, редко воронкообразная. жесткое, иногда амфорическое (над полостями). Выслушиваются сухие и влажные хрипы, при обструктивном синдроме - сухие свистящие хрипы. При скоплении мокроты, чаще в нижних отделах легких, ослаблено, хрипов мало. Постепенно нарастают симптомы дыхательной недостаточности (Дыхательная недостаточность): в покое, цианоз, тахикардия. Развиваются симптомы легочного сердца (Лёгочное сердце),
легочной и сердечной недостаточности. Появляется деформация пальцев рук и ног в виде барабанных палочек, ногтей в виде часовых стекол. Дети отстают в физическом развитии, появляются дистрофические изменения кожи (рис. 3
), она становится сухой, шелушится, истончается, делаются ломкими, теряют блеск, истончаются, приобретают сероватый оттенок, утолщаются, легко ломаются, слоятся, на них появляются линейные утолщения в виде полосочек, беловатых пятен. При рентгенологическом исследовании выявляют эмфизему легких, диффузный пневмосклероз с фиброзными уплотнениями при корневых зонах (рис. 4
). На бронхограммах определяют деформацию бронхов, их «обрубленность», сближение, цилиндрические, мешотчатые и каплевидные (рис. 5
). При бронхоскопии устанавливают диффузный катарально-гнойный . Поражение бронхов всегда двустороннее, диффузное. У некоторых больных обнаруживают бронхов (Бронхи) в
виде дополнительного бронха, бронхомегалии, отхождение бронха средней доли правого легкого от верхнедолевого бронха. Высокая частота пороков развития при М. свидетельствует об их связи с основным заболеванием. У детей с легочным синдромом значительно нарушены внешнего дыхания по обструктивно-рестриктивному типу, рано развивается дыхательный, метаболический или смешанный Ацидоз .
При более легком течении легочного синдрома процесс протекает по типу медленно прогрессирующего Бронхит а с редкими обострениями, детей удовлетворительное. Кишечный синдром обусловлен резким снижением активности ферментов поджелудочной железы и кишечника. Характерным для него является нарушение расщепления и всасывания жиров, белков, углеводов пищи. У больных учащается стул до 2-5 раз в сутки, становятся обильными и жирными, имеют серый , резкий зловонный . Иногда бывает плотным, скудным («овечий» кал), появляется склонность к запорам (возможно ), что вызвано повышенной вязкостью секрета поджелудочной железы и кишечника и хорошим всасыванием воды в кишечнике. Однако цвет фекалий остается светло-серым, в конце дефекации выделяется капля жира. Дети теряют в массе, несмотря на сохраненный . При копрологическом исследовании обнаруживают в большом количестве нейтральный , немного жирных кислот и мыла, нерасщепленные мышечные волокна и . Мекониальная непроходимость развивается в первые сутки жизни ребенка и обусловлена образованием в тонкой кишке плотных вязких мекониевых пробок, имеющих иногда протяженность до 3-8 см
. Если пробка не размывается, то возникают участка тонкой кишки и , от которого ребенок, как правило, погибает. Легкие стертые формы М. протекают по типу хронического бронхита, хронического Панкреатит а с
ферментативной недостаточностью, хронического энтероколита (см. Энтерит).
В некоторых случаях на фоне склероза поджелудочной железы развивается Диабет сахарный .
У многих больных М. выявляют увеличение размеров печени, жировую, белковую или белково-жировую дистрофию гепатоцитов (по данным аутопсии, биопсии и эхографии печени). Эти изменения длительно существуют, не проявляясь клинически, при этом уровни ферментов печени также остаются нормальными. В ряде случаев поражение печени может привести к циррозу, для которого характерно медленное прогрессирующее развитие синдрома портальной гипертензии (см. Портальная гипертензия) при длительно сохраняющейся нормальной функции гепатоцитов. Значительно реже развивается цирроз печени. Нередко при М. наблюдаются обменные нефропатии, что проявляется гиперфосфатурией, оксалурией, протеинурией, цистинурией: на фоне этих изменений может развиться . У больных М. отмечается коры надпочечников, характерна задержка полового развития. Муковисцидоз может осложниться плевритом, пневмотораксом, деструкцией легких, кровохарканьем, кишечной непроходимостью, выпадением прямой кишки, сахарным диабетом, хроническим легочным сердцем, вторичной дисахаридазной недостаточностью, синдромом целиакии. Диагноз
ставят на основании анамнеза (отягощенная , раннее начало заболевания), клинических симптомов и результатов лабораторных исследований. Достоверным М. считают при обнаружении высокого содержания натрия и хлора в поте, высокой концентрации натрия в ногтевых пластинках пальцев рук. Патогномоничным для М. является содержание натрия и хлора в поте у детей до 1 года свыше 40 ммоль/л
, у детей старше одного года и у взрослых - свыше 60 ммоль/л
; натрия в ногтевых пластинках рук свыше 80 ммоль/кг
(для любого возраста). При исследовании содержания натрия и хлора в поте для усиления потоотделения проводят с пилокарпином участка кожи на , поэтому пробу нередко называют пилокарпиновой. Кожу внутренней поверхности предплечья очищают спиртом и дистиллированной водой, затем на этот участок накладывают два электрода: под отрицательный кладут марлевую прокладку, смоченную раствором, который содержит хлорид натрия, под положительный электрод (анод) - марлевую прокладку, смоченную 0,5% раствором пилокарпина. продолжается 10 мин
при силе тока 4 мА
(силу тока постепенно увеличивают от 0 до 4 мА
), после чего силу тока постепенно снижают и электроды снимают. Участок кожи, на котором был электрод с пилокарпиновой прокладкой, обрабатывают дистиллированной водой, высушивают, после чего на него накладывают кусочек предварительно взвешенной беззольной фильтровальной бумаги (3×4 см
). Для предупреждения испарения пота фильтровальную бумагу накрывают полиэтиленовой пленкой, которую по краям приклеивают лейкопластырем. собирают в течение 30 мин
, затем фильтровальную бумагу снимают пинцетом и тут же взвешивают для определения количества впитавшегося в нее пота. Для получения достоверного результата количество пота должно быть не менее 100 мг
. После взвешивания фильтровальную бумагу в бюксе заливают 10 мл
дистиллированной воды и оставляют для элюирования электролитов не менее чем на 4 ч
. Можно элюировать и до 20 ч
, чтобы дальнейшие исследования проводить на следующий день, но надо удостовериться, что крышка в бюксе тщательно притерта и не испаряется. Концентрацию натрия в элюате определяют на пламенном фотометре, а концентрацию хлора - титрованием по методу Мора. Для определения натрия в ногтевых пластинках используют методику Копито и Швахмана в модификации Вельтищева и Глотовой. Для исследования следует использовать срезанные кусочки ногтей с пальцев рук (у детей в возрасте до 1 года можно с рук и ног). Их очищают, моют дистиллированной водой, затем высушивают в термостате 1 ч
при 37°. К навеске ногтей (10 мг
) добавляют 0,2 мл
концентрированной азотной килоты, после чего ставят на водяную баню до полного растворения ногтей (2-3 мин
). Добавляют 4,8 мл
дистиллированной воды, тщательно смешивают, затем на пламенном фотометре определяют концентрацию натрия и пересчитывают в ммоль/кг
ногтей. Такое исследование удобно тем, что может быть проведено в другом медицинском учреждении, где имеется пламенный , и незаменимо в тех случаях, когда трудно получить для исследования ( , дети с экземой и другими заболеваниями кожи). В сомнительных случаях, при наличии клинических признаков М. и близких к норме концентрациях натрия и хлора в поте, можно использовать нагрузочную пробу с дезоксикортикостерона ацетатом (ДОКСА). Для этого после определения концентрации натрия и хлора в поте (пилокар-пиновая проба) назначают гипохлоридную диету на 4 дня (у детей до 2 лет диеты не требуется); на 4-й день в 20 ч
и на 5-й день в 8 ч
внутримышечно вводят 0,5% масляный раствор ДОКСА (детям до 6 мес. 0,2 мл
, от 6 мес. до 3 лет 0,4 мл
, от 3 до 7 лет 0,6 мл
, от 7 до 10-12 лет 0,8 мл
, старше 12 лет и взрослым 1,0 мл
). Через 4-
6 ч
после второй инъекций ДОКСА собирают пот для повторного исследования. У детей, не страдающих М., концентрация натрия и хлора в поте после нагрузки с ДОКСА снижается более чем на 25% по сравнению с исходной, у детей, больных М., остается без изменений, незначительно снижается или даже повышается. Дифференциальный диагноз
легочной формы М. проводят с хронической пневмонией и наследственно обусловленными поражениями легких (идиопатическим гемосидерозом легких, синдромом Картагенера, хронической пневмонией при иммунодефицитных состояниях, болезнью Марфана). Кишечную форму муковисцидоза дифференцируют с другими синдромами нарушенного кишечного всасывания - Глютеновая болезнь (), Дисахаридазная недостаточность ,
Энтеропатия экссудативная,
дисбактериоз кишечника. Основным при проведении дифференциального диагноза является исследование электролитов. Лечение.
Диета больного М. должна соответствовать возрасту, содержать повышенное на 10-15% количество белка и нормальное количество жиров и углеводов. При этом в рацион включают только легко усваиваемые (сливочное и растительное масло). не должна содержать грубую клетчатку. У детей с вторичной лактазной недостаточностью исключают молоко. При выраженном кишечном синдроме и симптомах, обусловленных недостаточностью различных витаминов, парентерально назначают . При кишечном синдроме с заместительной целью применяют ферментные препараты: панкреатин, панзинорм, котазим-форте, фестал и др. фермента зависит от тяжести заболевания и подбирается индивидуально. Критериями достаточности дозы являются исчезновение болей в животе, нормализация стула, отсутствие нейтрального жира при копрологическом исследовании. Ферментные препараты принимают во время еды. Лечение легочного синдрома включает мероприятия по уменьшению вязкости мокроты и улучшению дренажа бронхов, антибактериальную терапию, борьбу с интоксикацией и гипоксией, гиповитаминозом, сердечной недостаточностью. Для уменьшения вязкости мокроты применяют ингаляции ферментных препаратов (химопсина, химотрипсина, кристаллического фибринолизина) или муколитических препаратов, ацетилцистеина, мукосольвина. С целью разжижения мокроты ацетилцистеин и мукосольвин можно назначать внутримышечно, а мукосольвин также и внутрь. Более слабый разжижающий эффект оказывают бромгексин и мукалтин. Для улучшения дренажа бронхов проводят вибрационный грудной клетки, лечебную гимнастику, постуральный , v детей раннего возраста мокроту удаляют электроотсосом. При обострении легочного процесса назначают антибактериальную терапию сроком не менее чем на 3-4 нед. подбирают с учетом антибиотикограммы, но если это исследование провести невозможно, то основываются на том, что наиболее часто возбудителями воспалительного процесса в легких у больных М. являются стафилококк и синегнойная палочка. Одновременно с антибиотиками используют противогрибковые (нистатин, чеворин) и антигистаминные препараты. В период обострения проводят также УВЧ-, СВЧ-герапию. а затем электрофорез препаратов пода и магния (препараты кальция противопоказаны, т.к. они усиливают пневмосклероз); назначают поливитамины, для уменьшения легочной гипертензии - эуфиллин по 7-10 мг/кг
массы тела в сутки внутрь (дозу делят на 3 приема) в течение 4-5 нед. от начала обострения. Показаны препараты, улучшающие миокарда: оротат калия, кокарбоксилаза. При декомпенсации легочного сердца применяют (дигоксин), (по 1-1,5 мг/кг
в сутки в пересчете на преднизолон с учетом суточного ритма надпочечников в течение 3-4 нед.). в такой же дозе назначают и при быстром прогрессировании пневмосклероза, а при хронической надпочечниковой недостаточности, развившейся в результате гнойной интоксикации и гипоксии, - в дозе 0,4 мг/кг
в сутки по преднизолону с учетом суточного ритма. Дети, больные М., находятся под диспансерным наблюдением участкового врача и пульмонолога, т. к., несмотря на генерализацию процесса и изменения во многих органах и системах, поражение органов дыхания отмечается у большинства больных и именно оно определяет тяжесть и прогноз заболевания. Родители должны быть обучены уходу за больным и таким методам лечения, как массаж, лечебная , аэрозольтерапия. Задачами диспансерного наблюдения являются контроль за функциональным состоянием бронхолегочной, сердечно-сосудистой систем, желудочно-кишечного тракта, почек, печени и правильностью дозы ферментных препаратов, своевременное при обострении заболевания, проведение общеукрепляющей терапии, в периоде ремиссии - санация очагов хронической инфекции. Лечение осуществляют амбулаторно и в домашних условиях, где ребенку может быть обеспечен индивидуальный и исключена . Лишь при тяжелом состоянии или наличии осложнений показана . Интенсивную терапию проводят больным с дыхательной недостаточностью II-III степени, с декомпенсацией легочного сердца, с плевральными осложнениями, деструкцией легких, кровохарканьем показано при мекониальной непроходимости, при отсутствии эффекта от консервативной терапии при кишечной непроходимости у детей более старшего возраста, иногда при деструкции в легких. При бронхоэктазах хирургическое лечение не рекомендуется, т.к. процесс всегда распространенный. Больные муковисцидозом дети получают все лекарства для амбулаторного лечения бесплатно. Детям с легкими и среднетяжелыми кишечными формами М. показано санаторное лечение. Для детей с легочной формой М. полезно санаторное лечение, если есть возможность создать специальные группы. Больных М. рекомендуется направлять в местные санатории. Критериями отбора в являются кишечных расстройств при назначении ферментных препаратов, отсутствие декомпенсации легочного сердца и воспалительного процесса в легких. Пребывание больных М. в детских дошкольных учреждениях нецелесообразно. Посещение школы при хорошем и удовлетворительном состоянии возможно, но необходим дополнительный выходной день в неделю и свободное посещение школы в дни лечения и обследования в поликлинике (при пульмонологическом центре), освобождение от экзаменов. Вопрос о возможности прививок детям, больным М., решается индивидуально. Больные М. дети с диспансерного учета не снимаются, а по достижении 15-летнего возраста передаются под наблюдение терапевта в поликлинику для взрослых. Прогноз
при М. серьезный и зависит от тяжести течения заболевания, возраста, в котором появились первые симптомы (если заболевание проявилось на первом году жизни, то прогноз хуже), ранней диагностики и целенаправленною лечения. во многом определяется тяжестью течения легочного синдрома (при хронической колонизации легких синегнойной палочкой прогноз хуже). За последние годы в связи с улучшением диагностики и более ранним назначением адекватной терапии увеличилась продолжительность жизни больных. Однако в связи с хроническим течением заболевания больные нуждаются в постоянном наблюдении и лечении. Если в 50-е годы 80% больных умирали в возрасте до 10 лет, то в 80-е годы составляет около 36% (большинство умерших в возрасте до года). Чем раньше поставлен диагноз, начато целенаправленное лечение и проводится рецидивов болезни, тем благоприятнее прогноз. Библиогр.:
Врожденные и наследственные заболевания легких у детей, под ред. Ю.Е. Вельтищева и др., с. 170, М., 1986; Рейдерман М.И. Муковисцидоз, М., 1974, библиогр.; Фадеева М.А. Дифференциальная и принципы лечения муковисцидоза у детей. Вопр. охр. мат. и дет., т. 29, № 11, с. 3, 1984. Рис. 1. Микропрепарат поджелудочной железы при смешанной форме муковисцидоза: 1 - расширенные и заполненные ацидофильным слоистым секретом междольковые и внутридольковые протоки; 2 - разрастания соединительной ткани. Окраска гематоксилином и эозином; ×80. Рис. 2. Обзорная рентгенограмма грудной клетки (прямая проекция) ребенка 3 месяцев, больного смешанной формой муковисцидоза: эмфизема, пневмосклероз, инфильтративный процесс в верхней доле правого легкого.
 рентгенограмма грудной клетки (прямая проекция) ребенка 3 месяцев, больного смешанной формой муковисцидоза: эмфизема , пневмосклероз, инфильтративный процесс в верхней доле правого легкого">
рентгенограмма грудной клетки (прямая проекция) ребенка 3 месяцев, больного смешанной формой муковисцидоза: эмфизема , пневмосклероз, инфильтративный процесс в верхней доле правого легкого">

Эта болезнь накладывает отпечаток на всю жизнь ребенка, начиная с младенчества. С течением времени, муковисцидоз повреждает практически каждую систему органов (кишечную, дыхательную, половую и т.д.), в большей или меньшей степени. Еще 40 лет назад, эту патологию считали исключительно детской, так как маленькие пациенты не доживали до подросткового, и тем более старшего возраста. Однако благодаря современному уровню медицины, такое утверждение осталось в истории. В настоящее время, больные достигают 30-45 летнего возраста, при адекватной терапии.
Почему возникает муковисцидоз
Несмотря на то, что первые симптомы муковисцидоза у детей могут появиться только в 6-7 месяцев, эта патология считается врожденной. Причина ее развития – изменение одной из хромосом, которая отвечает за создание важного белка-регулятора. Без него нарушается состав всех жидкостей, выделяемых железами (поджелудочной, потовыми, печенью и т.д.).
Этот генетический дефект встречается достаточно редко – у одного ребенка из 3-х тысяч. Однако если произошла мутация, исправить ее уже нельзя. Именно поэтому муковисцидоз считается неизлечимой болезнью, но не смертельной. С помощью правильно назначенной терапии можно поддерживать качество жизни пациентов на достойном уровне, в течение продолжительного времени (несколько десятков лет).
Как развивается муковисцидоз
У каждого человека есть органы, цель которых вырабатывать специальные жидкости (секрет) для нормальной работы всех систем: дыхательной, пищеварительной, выделительной и других. Их обозначают одним термином – «железы внешней секреции». Почему «внешней»? Потому что биологически-активные вещества не попадают в кровь, а в конечном итоге выводятся в окружающую среду. Именно эти органы, в первую очередь, страдают при муковисцидозе.
Все симптомы болезни возникают по одной причине – изменение состава жидкостей, выделяемых железами. Они становятся намного гуще, чем должны быть в норме. Из-за этого секрет застаивается в протоках, повреждает орган и не выполняет свою функцию.
| Орган, в котором происходит «застой» секрета | Состав секрета в норме | Последствия для организма |
| Поджелудочная железа | Это важнейший орган, секрет которого содержит все необходимые ферменты для переваривания белков, углеводов (сахаров) и жиров. | Без ферментов, выделяемых поджелудочной железой, невозможно переваривание пищи. Поэтому любые поступающие питательные вещества будут проходить «транзитом» через кишечник и практически не всасываться в кровь. |
| Печень | Выработка желчи – основная внешнесекреторная функция печени. | Поражения этой железы встречаются достаточно редко (у 5-7% больных). Проявляются фиброзом печени и признаками портальной гипертензии. |
| Железы дыхательных путей | Практически вся поверхность дыхательного тракта покрыта специальной слизью, которая позволяет выводить микроскопические инородные тела (пыль, капельки жидкости, аллергены и т.д.) и содержит антитела от вредных микроорганизмов. | «Загустевание» секрета приводит к закупорке мелких бронхов, осаждению бактерий и вирусов, нарушению вентиляции отдельных участков легких. |
|
Половые железы мужчин – яички. На женскую репродуктивную систему болезнь не оказывает влияния. |
В норме, яичками вырабатываются сперматозоиды, которые через систему канальцев выводятся наружу во время эякуляции. | При муковисцидозе, как правило, закупориваются половые пути у мужчин, что приводит к бесплодию. |
| Потовые железы | Вместе с потом выделяется часть «лишних» микроэлементов и жидкости. | При муковисцидозе с потом выделяется большое количество хлора и натрия, из-за чего он становиться очень соленым и липким. Кроме этого, избыточная потеря микроэлементов может привести к нарушению работы всего организма (в частности – сердца и мышц). |
Учитывая механизм развития болезни, можно точно сказать, какими симптомами она будет проявляться. Этот момент очень важен для своевременной диагностики и успешного лечения патологии.
Симптомы муковисцидоза
В большей или меньшей степени, болезнь поражает практически все внешнесекреторные железы. Поэтому ее симптомы могут быть очень разнообразны – от диареи до приступов удушья. Именно такой разброс симптомов должен насторожить родителей и докторов. Первые признаки муковисцидоза проявляются, как правило, в первый год жизни младенца. В редких случаях (до 10%) – в первые дни после рождения.
Муковисцидоз новорожденных
Как известно, первые дефекации ребенка отличаются от всех последующих. Кал ребенка, в основном, состоит из частично переваренной амниотической жидкости, проглоченной в утробе мамы. Педиатры и неонатологи называют его «меконий». В отличие от обычного стула, он не имеет запаха (так как практически не содержит бактерий), более вязкий (консистенция похожа на смолу), характерного коричнево-желтого цвета.
 Муковисцидоз у новорожденных может проявляться непроходимостью кишечника, вследствие закупорки его первородным калом. Из-за того, что секрет пищеварительных желез значительно гуще, чем он должен быть в норме, нарушается нормальный пассаж мекония. Он застаивается на определенном уровне и не дает пройти переваренному молоку и газам.
Муковисцидоз у новорожденных может проявляться непроходимостью кишечника, вследствие закупорки его первородным калом. Из-за того, что секрет пищеварительных желез значительно гуще, чем он должен быть в норме, нарушается нормальный пассаж мекония. Он застаивается на определенном уровне и не дает пройти переваренному молоку и газам.
Чем это опасно? Выше уровня застоя кала, кишечник начинает растягиваться и повреждаться, из-за чего токсины могут проникнуть в кровь ребенка. Если непроходимость не была своевременно определена, стенка органа может порваться и вызвать развитие перитонита (воспаление брюшины). Уровень вредных веществ в крови, в этом случае, достигает критического значения и часто приводит к смерти маленького пациента.
Как проявляется мекониальная непроходимость? Ребенок не может сказать, что у него болит живот, поэтому диагностировать патологию можно только по внешним данным и его поведению:
- У новорожденного нет стула и отхождения газов в течение продолжительного времени;
- Характерен надрывный плач, который усиливается при прощупывании животика. Ребенок старается лежать неподвижно, так как шевеления причиняют ему боль;
- Если осмотреть область живота, можно отметить наличие вздутия, иногда увидеть уплотнение стенки и даже контур кишки;
- При прощупывании, достаточно легко определить участок, на котором расположена непроходимость – пальцами можно ощутить плотную раздутую стенку кишечника. Ниже уровня застоя диаметр и плотность органа становятся нормальными.
Даже при малейших подозрениях на эту патологию, следует срочно звать доктора (лучше неонатолога или педиатра). Он сможет объективно оценить состояние ребенка и подтвердить/опровергнуть наличие кишечной непроходимости.
Муковисцидоз у детей раннего возраста
Чаще всего, дети больные муковисцидозом, выявляются на 5-7 месяце жизни. Патология может проявляться по-разному, но наиболее характерно для маленьких пациентов два признака – снижение прибавки в весе и поражения дыхательных путей.
В первое полугодие после рождения, ребенок должен ежемесячно прибавлять минимум 500 г в массе. К 6-ти месяцам, грудничок должен весить около 8-ми кг, а к 12-ти – не менее 9,5 кг. Задержка развития может быть вызвана различными причинами: несбалансированным режимом питания, перенесенными кишечными инфекциями, наличием эндокринных болезней и т.д.
Подозревать муковисцидоз, как фактор снижения массы ребенка, следует в сочетание с дыхательными нарушениями и постоянными нарушениями стула. Кал может быть жидким, возможно изменение его консистенции – он становиться «жирным», сильно мажется и трудно отстирывается с пеленок. Цвет его неизменен или приобретает желтую окраску. В некоторых случаях, приобретает поблескивающий вид.
К типичным дыхательным симптомам муковисцидоза у грудных детей следует относить:
- Постоянный сухой кашель, который несколько ослабевает после проведенного лечения, но возникает повторно через несколько недель после «выздоровления». Чаще приступы усиливаются ночью, из-за лежачего статичного положения младенца;
- Эпизоды удушья – ребенок заходится кашлем и задыхается, из-за закупорки части дыхательных путей слизистой пробкой. Если он откашливается, выходит небольшой объем густой вязкой слизи. Жидкость может быть прозрачной или окрашенной в грязно-зеленый цвет (при инфицировании ее бактериями);
- Частые повторные инфекции дыхательных путей (риниты, фарингиты, бронхиты и т.д.). Не редко муковисцидоз скрывается под маской «хронического бронхита», который тяжело поддается терапии и протекает с частыми обострениями.
Отметим еще раз, для этой болезни очень характерно сочетание симптомов со стороны пищеварительного и респираторного трактов. С течением времени и без адекватной терапии, они будут только развиваться, принимая хроническое рецидивирующее течение.
Симптомы повреждения различных систем
По мере взросления ребенка, эта патология будет развиваться вместе с ним. В том случае, если с детства была назначена правильная терапия, болезнь можно частично держать под контролем и предотвращать большинство рецидивов. Однако вне зависимости от лечения, симптомы муковисцидоза у взрослых могут дополняться новыми признаками поражения систем:
| Пораженная система | Характерные признаки |
| Пищеварительная |
Значительно реже:
|
| Дыхательная |
|
| Половая | Мужское бесплодие – несмотря на то, что выработка сперматозоидов у таких пациентов не нарушена, из-за закупорки протоков, нормальная эякуляция невозможна. Зачатие можно осуществить с мощью технологий ЭКО, взяв пункцию семенной жидкости у мужчины. |
С большинством этих симптомов современная медицина может справиться с помощью препаратов, однако некоторые изменения во внутренних органах становятся необратимыми. Поэтому важно своевременно определить болезнь и профилактировать развитие тяжелых форм патологии
Сердечно-легочная недостаточность
Несмотря на то, что это состояние непосредственно не связано с муковисцидозом, оно может возникнуть при этой болезни. Причина кроется в серьезном нарушении проходимости дыхательного тракта. С течением времени, большая часть маленьких бронхов закрывается слизью и перестает проводить кислород. Из-за того, что оставшиеся респираторные пути не могут доставлять прежний объем воздуха для газообмена, сердцу приходится «качать» кровь к легким значительно интенсивнее.
Несколько лет, эти процессы могут никак не проявляться, так как органы справляются с повышенной нагрузкой. Постепенно, правая часть сердца начинает увеличиваться в размере, так как уже не может выполнять возложенную на нее «работу». Достаточно быстро, ее компенсаторные возможности истекают, и кровь начинает застаиваться в полости органа и легочных сосудах. Именно на этом этапе развивается сердечно-легочная недостаточность (ЛСН).
Как она проявляется? Заподозрить ее без специальных исследований достаточно легко. Для ЛСН характерны следующие признаки:
- Одышка . В самом начале процесса, симптом может возникать только после психических/физических нагрузок (сильный стресс, подъем по лестнице и т.д.). Однако процесс прогрессирует и в тяжелых случаях, одышка начинает появляться спонтанно, без каких-либо провоцирующих факторов;
- Влажный кашель . Возникает из-за застоя крови в легочных сосудах и пропотевания ее жидкой части в межклеточное пространство;
- Бледность кожи . Типичное проявление нехватки кислорода для тканей;
- «Барабанные палочки» . Это характерное изменение пальцев на руках, проявляющееся утолщением ногтевых (конечных) фаланг. Характерно для тяжелой ЛСН, при которой нарушается работа не только правых, но и левых отделов сердца;
- «Часовые стекла ». Изменение ногтей на руках в виде их утолщения, выпуклости и принятия круглой формы. Как правило, возникает совместно с симптомом «барабанных палочек».
Наличие этого состояния – неблагоприятный прогностический признак, так как легочно-сердечная недостаточность значительно ухудшает качество жизни больного. Избавиться от нее нельзя, .
Диагностика муковисцидоза
Важно, как можно раньше обнаружить взаимосвязь между симптомами муковисцидоза, чтобы правильно поставить диагноз, а не лечить «ложные» бронхиты, дисбактериозы, лактазную недостаточность и другие патологии, которых у ребенка никогда не было. В первую очередь, насторожить доктора и родителей должен именно такой разброс симптомов, который возникает у маленького пациента практически одновременно.
Помимо характерной клинической картины важно использовать специальные лабораторные методики. Классические анализы крови, мочи не дадут ясной картины. Подтвердить диагноз можно с помощью простого, но необычного способа – исследования пота пациента. При муковисцидозе, содержание в нем электролитов (хлора и натрия) должно превышать норму в 3-5 раз.
Если доктор сомневается в результатах исследования или симптомы не позволяют сделать однозначный вывод – ребенку выполняют генетическое обследование. Если находят дефект гена белка-регулятора, в наличии болезни не остается сомнений.
В качестве дополнительных способов, позволяющих оценить состояние организма и его отдельных систем можно использовать:
| Метод исследования | Изменения при муковисцидозе |
| Биохимическое исследование крови |
Признаки повреждения печени:
Признаки повреждения поджелудочной железы:
|
| Клинический анализ кала |
|
| Анализ мокроты |
|
| Некоторые инструментальные методы (рентген/КТ легких, УЗИ, бронхоскопию и т.д.) |
|
Как правило, перечисленных исследований достаточно, чтобы поставить окончательный диагноз и определить объем необходимого лечения.
Современное лечение муковисцидоза
Так как восстановить поврежденную хромосому и полностью избавиться от этой патологии невозможно, лечение должно быть направлено на восстановление функций отдельных органов. При муковисцидозе основная нагрузка, как правило, приходится на пищеварительную и дыхательную системы, поэтому коррекция их работы – первостепенная задача терапии.
Лечебное питание грудных детей
Очень важно организовать питание грудничка с муковисцидозом. Это поможет предотвратить задержку развития ребенка, возникающую из-за недостатка питательных веществ, и укрепить его организм от вредных воздействий извне. Отметим наиболее принципиальные моменты:
- Если мать ребенка не страдает инфекционными болезнями, в том числе хроническими (ВИЧ, гепатиты и т.д.), грудное вскармливание всегда лучше синтетических смесей. Оно оптимально усваивается в кишечнике ребенка, так как создается только для него. Также в нем содержаться вещества (антитела), защищающие организм младенца от патологичных микроорганизмов;
- При отсутствии возможности кормить ребенка молоком мамы, следует использовать специальные «адаптированные» смеси, которые легче усваиваются в условиях нарушенного пищеварения. К ним относятся: Хумана ЛП+СЦТ, Алфаре, Нутрилон Пепти ТСЦ, Прегестимил и другие. Подобрать лучший вариант поможет лечащий врач-педиатр;
- Если у ребенка подтверждена нехватка панкреатических ферментов, необходимо восполнять их дефицит, начиная с раннего возраста. Для этого существуют современные препараты, в форме микрогранул, которые заключены в одну капсулу: Креон, Эрмиталь или Панзинорм. Дозу следует подбирать индивидуально. Как правило, детям до года достаточно 1/3 или 1/2 от одной капсулы;
- Кормить следует по требованию ребенка. Сигналом к этому служит «голодный» плач. Чаще всего, он выглядит следующим образом – младенец определенное время призывно кричит, после чего затихает на несколько минут, ожидая результата. Если его не покормили, продолжает плач.
Каждый из этих пунктов, родителям маленького пациента объясняют неонатологи/педиатры сразу после выявления болезни. Важно подходить ответственно к вопросу кормления, так как это окажет большое влияние на будущее качество жизни ребенка.
Лечебное питание подростков и взрослых
Для больных старшего возраста правильное питание не теряет своей актуальности, но требования к нему выполнить значительно проще. Их всего три:
- В рационе должны преобладать высококалорийные блюда - дневная норма у пациентов с муковисцидозом должна быть выше в 1,5-2 раза, чем у здоровых людей. Калории следует распределять равномерно в течение дня на 4-5 приемов пищи;
- Если у больного доказана недостаточность пищеварительных ферментов, должны быть подобраны адекватные дозы замещающих лекарств. Препараты используются такие же, как и у грудничков;
- В организм пациента обязательно должны поступать витамины А, D, Е, K. Как правило, с этой целью назначают обычные поливитаминные комплексы.
Такая несложная коррекция питания значительно улучшит качество жизни при этом заболевании, сохранив физическое развитие на должном уровне и поддерживая иммунную функцию.
Лечение дыхательных расстройств
Медикаментозные методы
Второй, наиболее частой группой симптомов, наравне с пищеварительными нарушениями, являются признаки поражения респираторных путей. Наибольшую роль в этом патологическом процессе имеет закупорка небольших бронхов слизью, из-за чего нормальное дыхание становится невозможным. Учитывая этот момент, можно определиться с тактикой лечения – следует постоянно разжижать загустевший секрет желез и расширять дыхательные пути (при необходимости).
Сделать это можно с помощью двух групп препаратов:
- «Разжижающие» лекарства (Амброксол, Ацетилцистеин, Карцистеин и их аналоги) – благодаря такой терапии, у пациентов с муковисцидозом можно уменьшить плотность слизистой жидкости в бронхах, благодаря чему они могут ее отхаркивать и самостоятельно восстанавливать проходимость дыхательного тракта. С этой целью, также можно использовать обычный раствор Натрия Хлорида (рекомендуется 7%) для ингаляций;
- Терапия, расширяющая бронхи (Сальбутамол, Беродуал, Формотерол, Фенотерол) – необходимость в этих препаратах определяется индивидуально. Чаще всего, их используют не для постоянного приема, а только во время приступов удушья/одышки.
Как правило, для больных муковисцидозом оптимальным способом доставки препаратов считается ингаляционный. Он позволяет добиться лучшего эффекта от меньшей дозы лекарства. Поэтому пациентам (или их родителям) рекомендуют приобрести небулайзер – это небольшой прибор, с помощью которого можно проводить терапию в домашних условиях.
Лучший препарат для нормализации дыхания . Помимо неспецифических средств (Амброксол, Ацетилцистеин и т.д.), которые используются при любых бронхитах, пневмониях и других болезнях дыхательных путей, для муковисцидоза разработано специальное лекарство – ДНКаза (синонимы Силекс, Пульмозим) . Оно направлено на разрушение слизи в просвете бронхов и улучшение ее отхождения. Сравнивая эффект Амброксола и Пульмозима, было доказано, что второй препарат значительно эффективнее при этой патологии. Недостатком ДНКазы является ее цена – в среднем, 7500 руб. за 2,5 мл раствора.
Кинезиотерапия
Помимо применения лекарств для восстановления дыхания, определенного эффекта можно добиться от немедикаментозной методики, которая называется «Кинезиотерапия». Дословно этот термин обозначает «лечение движением». Это комплекс мероприятий которые механически воздействуют на грудную клетку и улучшают продвижение слизи в полости дыхательных путей.
Что относится к кинезиотерапии? В настоящее время, выделяют следующие способы:
- Перкуссионный массаж – в положении пациента сидя, выполняются ритмичные похлопывающие удары по грудной клетке. Как правило, начинают с передней поверхности, а затем переходят на спину. Для его выполнения не обязательно привлекать специалиста – после несложного обучения у врача, его могут выполнять даже члены семьи больного;
- Активное дыхание – обычные глубокие дыхательные движения, которые заставляют бронхи периодически расширяться/сокращаться, что улучшает пассаж жидкости по ним;
- Постуральный дренаж – выполняется пациентом самостоятельно. Для этого необходимо положить ноги на возвышенную поверхность и активно откашливать мокроту в положении лежа, переворачиваясь с живота на бок. Доказано, что благодаря этой простой манипуляции можно значительно улучшить эффект от лекарств;
- Приборы для компресионно-вибрационного воздействия – в настоящее время, разработана специальная аппаратура, которая воздействует вибрацией на грудную клетку, разбивая цельные слизистые образования на отдельные части. Однако в РФ эти приборы не распространены.
Очень важно, чтобы лечение муковисцидоза у детей и взрослых проводилось с использованием всех доступных методик, до улучшения самочувствия пациента. Так как это тяжелая неизлечимая болезнь с постоянным возникновением обострений, не следует пренебрегать рекомендациям врача, даже если они кажутся незначительными (в отношении диеты, кинезиотерапии и т.д.).
Последние разработки в терапии муковисцидоза
В настоящее время, поиск генного лечения болезни практически зашел в тупик. Поэтому ученые решили воздействовать не на саму причину возникновения патологии, а на механизм развития муковисцидоза. Было определено, что сгущение секретов желез происходит из-за недостатка в них одного микроэлемента (хлора). Соответственно увеличив его содержание в этих жидкостях, можно значительно улучшить течение заболевания.
С этой целью был разработан препарат VX-770, который частично восстанавливает нормальное соотношение хлора. В ходе клинических испытаний, докторам удалось снизить частоту обострений практически на 61%, улучшить дыхательные функции на 24% и добиться прибавки в массе на 15-18%. Это значительный успех, который позволяет сказать, что в обозримом будущем муковисцидоз можно будет успешно лечить, а не просто устранять его симптомы. На данный момент, VX-770 проходит дополнительные испытания, в продаже он появиться не раньше 2018-2020 гг.
Прогноз
В большинстве случаев, пациенты с муковисцидозом доживают до старшего возраста (около 45 лет), принимая адекватное лечение. Качество жизни их несколько ниже, чем у здоровых людей, из-за регулярных обострений патологии и постоянной потребности в препаратах. Больной всю жизнь состоит на учете в медицинских учреждениях (как правило, региональных или областных центрах), где ему необходимо наблюдаться каждые полгода при стабильном течение заболевания.
Частые вопросы
Вопрос
:
Если родители здоровы, может ли у ребенка возникнуть эта патология?
Да, так как родители могут быть носителями поврежденного гена.
Вопрос
:
Как предотвратить возникновение муковисцидоза?
Для этого необходимо пройти медико-генетискую консультацию. Несколько лет назад, по правительственной программе такие центры были созданы в каждом регионе. Однако каждый анализ там проводится платно, даже если родители входят в группу риска.
Вопрос
:
Необходимо ли использовать антибиотики для лечения этой болезни?
Только при возникновении инфекционных осложнений (пневмоний, гнойных бронхитов, абсцессов и т.д.)
Вопрос
:
Влияет ли эта болезнь на умственное развитие?
Нет, как правило, дети с этой патологией не отстают в психическом развитии от своих сверстников.
Муковисцидоз – генетическая болезнь, передаваемая по наследству, для которой характерно поражение желез внешней секреции большинства витальных внутренних органов.
Данное наследственное генетическое заболевание получило свое название от сложения двух слов латинского происхождения – «mucus » и «viscidus », которые переводятся как «слизь» и «липкий». Термин, описывающий болезнь довольно точно, подразумевает под собой густую, клейкую слизь, которая пагубно влияет на органы респирации, желудочно-кишечный и урогенитальный тракты, вызывает поражение почек, путей выделения мочи.
По последним данным ученых, сейчас обнаружено уже около шестисот разновидностей мутировавших генов.
Причины возникновения
Многие пациенты задаются вопросом при выявлении муковисцидоза, что это за болезнь, как и почему она появилась у них.
При обнаружении в желудочно-кишечном тракте муковисцидоза причины специалисты выделяют такие:
- Поскольку поджелудочная железа занимается выделением ферментов в кровь, ее можно отнести к органам внутренней секреции. Выделяемые ферменты попадают в светлое пространство 12-типерстной кишки, их прямое назначение – полновесное переваривание питающих веществ. Так почему же ставится диагноз муковисцидоз? Дело в том, что, когда ребенок находится внутри утробы, его экзокринные железы развиваются позже положенного срока . И при появлении младенца на свет наблюдается деформация поджелудочной железы, что вызывает перебои работы, выделение сильно вязкой слизи, задерживающейся в просветах, находящейся в поджелудочных протоках. Слизистые ферменты активизируются, мало-помалу начинают разрушительный процесс.

- Происходит нарушение пищеварения. Как следствие, у младенца наблюдается вязкий, зловонный стул. Такой плотный стул вызывает обструкцию кишечника, так появляются запоры, вызывающие достаточно болезненные ощущения, вздутый живот. Процесс всасывания питающих веществ нарушается, происходит отставание физического развития ребенка, также наблюдается снижение работоспособности иммунной системы.
- Иные органы ЖКТ могут быть подвержены генной патологии, которая вызывает негативные патологические изменения, однако последствия не такие серьезные, как в описанных выше двух случаях. Хотя возможно появление проблем с печенью, желчным пузырем, слюнными железами.
Также возможно развитие респираторного муковисцидоза (или муковисцидоз легких).
Его прогрессирование обычно происходит по следующему сценарию:
- Сперва происходит застаивание слизи в бронхах, что расстраивает механизм очищения от дыма, вредоносных газов, а также мельчайших частиц по типу пыли, которые человек может вдохнуть из среды вокруг него. Микробы, распространенные повсюду, застревают в небольших бронхах, эпителии легкого. А тягучая слизь – весьма благоприятная среда для возникновения пагубных бактерий (мальтофия, сепация и др.).
- Из-за произошедших застоев слизи, появления и развития бактерий начинается воспаление, впоследствии ведущее к сбою функционирования системы защиты в эпителиях бронхов. Происходит структурное нарушение ткани с ресничками, являющихся основным средством очищения бронхов . Там же располагаются особые клетки, предназначенные для защиты, в обычном состоянии секретирующие белки защиты (иммуноглобулин кл. А) в бронхиальный просвет. По мнению экспертов, например, доктора Комаровского, при понижающемся количестве таких белков можно выявить муковисцидоз легких.
- Вследствие происходящих разрушительных процессов происходит стремительное разрушение бронхиального каркаса, который состоит из гибкой и пружинистой ткани. Наблюдается постепенное спадание бронхов, сужение их просвета, отчего застой увеличивается, бактерии развиваются, проявляются патогенные изменения.
Хотя стоит отметить, что благодаря патанатомии изменения, произошедшие в клетках, изучаются, даже созданы лекарственные средства такие, как Орками (весьма популярный препарат в США).
Симптомы
Ребенок может родиться с этой патологией, но никакие симптомы при этом не проявляются, поэтому преимущественно рассматривается муковисцидоз у взрослых.

Такое происходит лишь в четырех процентах случаев заболевания, в то время, как у подавляющего большинства болезнь проявляется на первых годах жизни. При муковисцидозе у взрослых симптомы сходны с детскими, но отличия все же имеются.
Респираторный муковисцидоз
Болезнь может затронуть легкие и бронхи. Как это происходит? Заболевание начинается незаметно, с течением времени проявления прогрессируют, после чего болезнь переходит в хроническую форму. Только появившись на свет, младенец еще не обладает достаточно развитыми рефлексами чихания, кашля . Вот почему большое количество мокроты копится в полостях носа, носовой части глотки, ротовой части глотки, бронхах.
Тем не менее муковисцидоз проявляет себя не раньше достижения ребенком полугодовой отметки. Обычно это связывают с переводом шестимесячного ребенка кормящими матерями на смешанное питание, тем самым уменьшая объем грудного молока, получаемого младенцем.

Данный факт оказывает такое влияние, поскольку в молоке матери содержится большое количество питающих веществ, включая клетки иммунитета, которые защищают маленького человечка от негативного воздействия вредоносных бактерий. Так как молока становится меньше, защитных клеток тоже, что сразу же сказывается на состоянии ребенка. Если добавить к этому еще и застаивание густой слизи, то слизистая оболочка трахей, бронхов обязательно инфицируется.
И всех родителей волнует, сколько проживет их ребенок с таким заболеванием. Ответ их обрадует – маленький человечек не умрет, произойдет лишь задержка в физическом развитии . И жить с таким диагнозом можно: отмечен довольно высокий процент одаренных людей с муковисцидозом. Стоит отметить, что у такого человека могут родиться впоследствии абсолютно здоровые дети.
Так, у респираторного муковисцидоза симптомы на начальном этапе бывают такими:
- При кашле выделяется небольшое количество вязкой мокроты. Кашель носит постоянный характер, что сильно ослабляет ребенка, мешает сну, да и общее состояние довольно изнуренное. Цвет кожи вместо нормального розового становится синюшным, возникает одышка.
- Температура тела, как правило, или на нормальном уровне, или немного повышена.
- Нет никаких проявлений интоксикации.
- Он недостаточно набирает массу тела (при нормальном состоянии до десяти с половиной килограммов).
- Ребенок вялый, бледный, апатичный, что служит сигналом о задерживающемся развитии.
- Температура тела повышается до 38-39 градусов.
- Интенсивный кашель, выделения густые, гнойные.
- Одышка, становящаяся сильнее, когда ребенок кашляет.
- Появляются признаки интоксикации: головная боль, рвота, тошнота, головокружение, нарушенность сознания.
Пневмонии периодически обостряются, со временем уничтожают ткань легких, могут привести к осложнениям.
Прочие симптомы при дыхательном муковисцидозе:
- Бочкообразная форма груди.
- Сухая, неупругая, неэластичная кожа.
- Тусклые, ломкие, выпадающие волосы.
- Одышка.
- Синюшный цвет кожи, так как не хватает кислорода.

Следствием описанных выше симптомов является появление сердечной недостаточности. Она появляется, когда у сердца не получается продвинуть кровь в деформированных органах дыхания, и нагрузка на сердечную мышцу увеличивается, что стимулирует ее рост.
Признаки сердечной недостаточности:
- одышка даже при покое, нарастающая при увеличении физнагрузки.
- Посинение кожи (постепенно от кончиков пальцев до всего тела).
- Учащенное сердцебиение для компенсирования недостаточного кровообращения.
- Отставание в физразитии, недостаточный вес, рост.
- Вечерние отеки ног.
Муковисцидоз в ЖКТ
Здесь поражаются экзокринные железы поджелудочной железы, становятся заметными следующие проявления:- живот вздувается из-за повышенного газообразования, поскольку пищеварение происходит в недостаточной мере.
- Тяжелое и дискомфортное состояние внутри живота.
- Опоясывающие боли, многократно усиливающиеся при употреблении жареной, жирной еды.
- Диарея. Недостаточность липазы, способной переработать жир, приводит к его скоплению в толстой кишке, притяжению воды в просвет. От этого стул делается водянистым, пахучим, приобретает примечательный блеск.
Видео
Видео - мусковисцидоз у ребенка
Диагностика
При муковисцидозе диагностика содержит несколько этапов. Наилучшее положение вещей – обследование будущих родителей на генетические составляющие. При обнаружении патологий в генкоде врач информирует их об этом, проводит разъяснительную беседу о предполагаемом риске и возможных последствиях.
Однако подобные исследования весьма дорогостоящи, не каждая пара может позволить себе это. Поэтому основная ответственность ложится на педиатров, которые при малейшем подозрении на муковисцидоз должны провести различные исследования (потовая проба, анализ крови, кала, исследования с помощью техники). Ведь выявив болезнь на ранней стадии, можно избежать серьезных осложнений .
Лабораторные исследования
В лаборатории проводятся следующие анализы, могущие выявить изменения функционирования некоторых органов и систем:- первый анализ на муковисцидоз – потовая проба. В 1959 году ученые разработали особый потовый тест, который применяют и сегодня. В чем же заключается этот тест? Перед тем, как потовая проба проанализируется, в организм пациента предварительно вводится Пилокарпин, затем определяется число ионов хлора, которыми располагает эта потовая проба. Под воздействием препарата слюнные, слезные железы выделяют слизь интенсивнее, также потовые железы выделяют более обильное количество пота.

Критерий обследования, подтверждающий диагноз, – увеличенное количество хлоридов, которые содержит потовая проба больного (хлор выше 60 ммоль на литр). Процедуру повторяют трижды через определенные промежутки времени.
- Анализ крови. Он покажет уменьшенное число эритроцитов, гемоглобина, то есть анемию.
- Анализ кала. Каловые массы содержат повышенное количество жира и пищевых волокон, которые не были переварены.
- Анализ выделений. При муковисцидозе мокрота должна содержать патогенные бактерии и защитные клетки.
Прочие исследования
1.Измерение физических показателей.
Такое обследование подразумевает измерение:
- окружности головы;
- роста;
- веса;
- окружности грудной клетки.
Врачи-педиатры специально для определения степени развития ребенка разработали таблицы, помогающие понять, все ли в порядке с человечком его возраста.
2. Рентген груди. На рентгенограмме не определяется четкая картина, на результат влияет степень распространения патологии в различных органах и системах.
3. Ультразвуковое обследование. Оно проводится лишь при наличии сильного поражения сердца, печени, желчного пузыря и в целях профилактики.
Лечение
Терапия данного заболевания является сложным мероприятием, преимущественно врачи лечат лишь симптомы, не давая им развиться дальше.
Тем не менее при муковисцидозе лечение состоит из нескольких процедур:
- периодическое очищение бронхов от густой слизи;
- блокировка возможности бактерий размножиться и распространиться дальше по бронхам;
- поддерживание высокого уровня функционирования иммунной системы, что достигается при соблюдении правильного питания, включающего питающие вещества;
- недопущение стрессовых ситуаций из-за перманентного состояния усталости, приема лекарств, проведения различных процедур.
Если у пациента наблюдаются острые, воспалительные процессы, ему могут быть прописаны антибиотики, глюкокортикоиды, лечение кислородом, физиотерапия.

Также обычно назначается кинезитерапия при муковисцидозе . Она состоит из обязательных для всех больных комплекса упражнений.
В этот комплекс входят:
- постуральный дренаж. Благодаря данному упражнению происходит интенсивное отделение слизи от бронхов. Пациент ложится на кровать и затем последовательно переворачивается с бока на бок, со спины на живот.
- Вибрационный массаж. Грудная клетка больного простукивается особым образом, что заставляет пациента кашлять и, соответственно, выделять слизь.
- Активный цикл дыхания. Сперва необходимо дышать спокойно и размеренно, затем производить глубокие и быстрые вдохи и, наконец, сильные и быстрые выдохи.
При респираторном типе заболевания и отсутствии необратимого поражения иных систем возможна пересадка легких при муковисцидозе. Однако трансплантация может оказаться бессмысленной, если есть непоправимое развитие патологии в других органах.
Заключение
Таким образом, можно отметить серьезный характер болезни, у которой могут развиться некоторые осложнения, но летальным исходом муковисцидоз заканчивается редко. Важно заметить симптомы развития заболевания на первоначальном этапе для предотвращения усугубления ситуации.
В дальнейшем происходит лечение лишь симптомов, однако изменения у человека заметны только в физическом плане, с умственной деятельностью у него все в порядке.